HERPES Sinh dục (HSV): Kiến Thức Toàn Diện
Herpes sinh dục là một bệnh nhiễm trùng lây truyền qua đường tình dục (STI) phổ biến, ảnh hưởng đến hàng triệu người trên toàn thế giới. Mặc dù không thể chữa khỏi hoàn toàn, nhưng với kiến thức đúng đắn và các phương pháp quản lý hiệu quả, những người mắc bệnh vẫn có thể duy trì một cuộc sống khỏe mạnh và giảm thiểu nguy cơ lây truyền. Bài chuyên đề này cung cấp cái nhìn toàn diện về Herpes sinh dục, từ định nghĩa, triệu chứng, chẩn đoán, điều trị đến các tác động liên quan và biện pháp phòng ngừa, đặc biệt hướng đến các đối tượng có nguy cơ cao, bao gồm những người làm nghề mại dâm và nam giới có quan hệ tình dục với nam giới (MSM).
1. Herpes sinh dục là gì?
Herpes sinh dục là một bệnh nhiễm trùng mãn tính do virus Herpes Simplex (HSV) gây ra, tồn tại suốt đời trong cơ thể người bệnh. Bệnh này được xếp vào nhóm các bệnh lây truyền qua đường tình dục phổ biến nhất.
1.1. Định nghĩa và Tác nhân gây bệnh
Virus Herpes Simplex có hai loại chính là HSV-1 và HSV-2, cả hai đều có khả năng gây ra Herpes sinh dục. Theo truyền thống, HSV-1 thường được biết đến là nguyên nhân gây mụn rộp ở miệng hoặc mặt, thường được gọi là “mụn rộp môi”. Tuy nhiên, HSV-1 cũng có thể lây lan từ miệng sang bộ phận sinh dục thông qua quan hệ tình dục bằng miệng, dẫn đến các trường hợp Herpes sinh dục. Điều này cho thấy rằng việc nhận thức về nguy cơ lây truyền qua đường miệng là rất quan trọng, đặc biệt đối với các nhóm đối tượng có hoạt động tình dục đa dạng như MSM, nơi quan hệ tình dục bằng miệng có thể phổ biến. Việc chỉ tập trung vào lây truyền qua đường âm đạo hoặc hậu môn có thể bỏ sót một con đường lây nhiễm quan trọng, do đó các chiến dịch tuyên truyền cần mở rộng để bao gồm cả quan hệ tình dục bằng miệng và nhấn mạnh rằng “mụn rộp môi” cũng có thể lây sang vùng sinh dục.
Trong khi đó, HSV-2 là nguyên nhân phổ biến nhất gây ra các trường hợp mụn rộp sinh dục tái phát. Sự phân loại này có ý nghĩa trong việc dự đoán tần suất tái phát và tư vấn cho người bệnh.
1.2. Mức độ phổ biến và Đối tượng nguy cơ cao
Herpes sinh dục có mức độ phổ biến đáng kể trên toàn cầu. Tổ chức Y tế Thế giới (WHO) ước tính có khoảng 491,5 triệu người nhiễm HSV-2 vào năm 2016, chiếm hơn 1/10 dân số thế giới trong độ tuổi từ 15 đến 49. Tại Hoa Kỳ, Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) ước tính có 572.000 ca nhiễm Herpes sinh dục mới trong năm 2018 ở nhóm tuổi 14-49.
Một điểm đáng chú ý là phần lớn người nhiễm Herpes sinh dục không có triệu chứng rõ ràng hoặc chỉ có triệu chứng rất nhẹ, khiến họ không nhận biết được tình trạng nhiễm bệnh của mình. Ước tính có tới 81% số người nhiễm HSV-2 không được chẩn đoán. Tỷ lệ lớn người nhiễm bệnh không biết mình mắc bệnh là một thách thức lớn trong việc kiểm soát dịch bệnh. Điều này ngụ ý rằng các chiến lược phòng ngừa không thể chỉ dựa vào việc tránh quan hệ tình dục khi có triệu chứng rõ ràng. Nó nhấn mạnh sự cần thiết của việc xét nghiệm định kỳ cho các nhóm nguy cơ cao và tư vấn về lây truyền không triệu chứng. Đối với các nhóm đối tượng nguy cơ cao như những người làm nghề mại dâm và MSM, những người có thể có nhiều bạn tình hoặc các hoạt động tình dục đa dạng, nguy cơ lây truyền không triệu chứng này càng trở nên nghiêm trọng. Do đó, việc giáo dục về tầm quan trọng của xét nghiệm định kỳ, đặc biệt là xét nghiệm huyết thanh đặc hiệu type, và tư vấn về việc lây truyền virus ngay cả khi không có vết loét là cần thiết.
Các đối tượng có nguy cơ cao mắc Herpes sinh dục bao gồm:
- Những người có nhiều bạn tình.
- Phụ nữ có nguy cơ mắc bệnh cao hơn nam giới.
- Những người có hệ miễn dịch suy yếu, bao gồm người nhiễm HIV.
- Các nhóm có hoạt động tình dục nguy cơ cao, chẳng hạn như những người làm nghề mại dâm và MSM (nam quan hệ với nam).
1.3. Con đường lây truyền
Herpes sinh dục lây truyền chủ yếu qua tiếp xúc da kề da với người có virus HSV, thường là do quan hệ tình dục bằng đường âm đạo, hậu môn hoặc miệng. Virus có thể lây truyền qua các vết loét Herpes, dịch tiết sinh dục hoặc nước bọt từ người nhiễm bệnh.
Một điểm đặc biệt quan trọng là virus có thể lây truyền qua da ở vùng miệng hoặc sinh dục của người nhiễm bệnh ngay cả khi không có vết loét nhìn thấy rõ ràng. Hiện tượng này được gọi là “bài xuất virus không triệu chứng”. Khả năng lây truyền virus ngay cả khi không có triệu chứng rõ ràng làm cho việc phòng ngừa trở nên phức tạp hơn so với các bệnh STI khác chỉ lây khi có triệu chứng. Điều này nhấn mạnh tầm quan trọng của việc sử dụng bao cao su đúng cách và liên tục, cũng như việc cân nhắc liệu pháp ức chế virus cho người nhiễm bệnh để giảm nguy cơ lây truyền. Đối với các nhóm đối tượng có tần suất quan hệ tình dục cao, việc này càng trở nên nghiêm trọng, đòi hỏi phải nhấn mạnh tầm quan trọng của việc tư vấn toàn diện về nguy cơ lây truyền, bao gồm cả khi không có triệu chứng, và khuyến khích các biện pháp phòng ngừa bổ sung như liệu pháp ức chế.
Virus HSV không thể sống lâu bên ngoài cơ thể, do đó không lây nhiễm qua các vật dụng như bệ ngồi toilet, khăn tắm hoặc nước tắm hồ bơi. Tuy nhiên, bệnh có thể lây truyền từ mẹ sang con trong quá trình mang thai hoặc sinh nở, dẫn đến một tình trạng nguy hiểm gọi là Herpes sơ sinh.
2. Triệu chứng và dấu hiệu nhận biết
Việc nhận biết các triệu chứng của Herpes sinh dục là rất quan trọng để chẩn đoán sớm và quản lý hiệu quả. Các triệu chứng có thể khác nhau giữa đợt bùng phát đầu tiên và các đợt tái phát.
2.1. Triệu chứng của đợt bùng phát đầu tiên
Đợt bùng phát đầu tiên của Herpes sinh dục thường xuất hiện khoảng 4 ngày sau khi nhiễm virus, mặc dù có thể dao động từ 2 đến 10 ngày. Các triệu chứng trong đợt này có xu hướng nghiêm trọng và rõ ràng hơn so với các đợt tái phát sau đó.
Các dấu hiệu và triệu chứng thường gặp bao gồm:
- Cảm giác ngứa, rát hoặc ngứa ran: Đây là những cảm giác khó chịu thường xuất hiện ở vùng bị nhiễm trước khi mụn nước thực sự nổi lên.
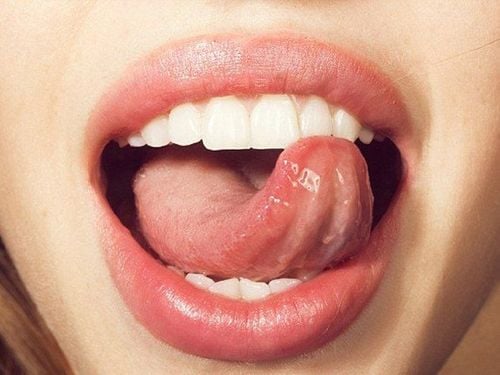
- Mụn nước và vết loét: Một hoặc nhiều mụn nước nhỏ, đau, chứa đầy dịch trong suốt thường mọc thành cụm. Các mụn nước này có thể xuất hiện trên hoặc xung quanh bộ phận sinh dục, hậu môn, mông, đùi hoặc miệng. Sau đó, các mụn nước này vỡ ra, để lại các vết loét đau đớn, có thể chảy dịch hoặc chảy máu, và cuối cùng đóng vảy rồi lành lại trong khoảng 2 đến 4 tuần.
- Triệu chứng toàn thân: Nhiều người cũng trải qua các triệu chứng giống cúm như sốt, đau nhức cơ thể, đau đầu, và sưng hạch bạch huyết, đặc biệt là ở vùng bẹn.
- Cảm giác mệt mỏi và khó chịu: Một số người có thể cảm thấy mệt mỏi hoặc không khỏe trong giai đoạn cấp tính của bệnh.
- Đau khi đi tiểu (tiểu buốt) hoặc khó chịu ở trực tràng: Các triệu chứng này có thể xảy ra tùy thuộc vào vị trí của các tổn thương.
2.2. Triệu chứng của các đợt tái phát
Sau đợt nhiễm trùng ban đầu, virus HSV không bị loại bỏ khỏi cơ thể mà ẩn mình trong các hạch thần kinh và có thể tái hoạt động, gây ra các đợt bùng phát, tái phát. Các đợt tái phát thường nhẹ hơn, ít nghiêm trọng hơn và có thời gian lành nhanh hơn (thường trong khoảng 6 đến 12 ngày) so với đợt đầu. Tần suất tái phát cũng có xu hướng giảm dần theo thời gian.
Một đặc điểm quan trọng của các đợt tái phát là sự xuất hiện của triệu chứng prodrome, tức là các cảm giác báo trước. Các cảm giác này bao gồm ngứa, rát, tê hoặc đau tại vị trí sắp bùng phát, có thể xuất hiện vài giờ đến vài ngày trước khi mụn nước thực sự nổi lên. Việc nhận biết triệu chứng prodrome là rất quan trọng cho người bệnh vì đây là cơ hội để họ bắt đầu điều trị kháng virus sớm (liệu pháp theo đợt), giúp rút ngắn thời gian bùng phát và giảm mức độ nghiêm trọng của các triệu chứng. Đối với những người làm nghề mại dâm hoặc MSM, việc nhận biết sớm này có thể giúp họ đưa ra quyết định có trách nhiệm về hoạt động tình dục, từ đó giảm nguy cơ lây truyền cho người khác.
2.3. Các dấu hiệu thường gặp khác và trường hợp không triệu chứng
Mụn rộp do Herpes có thể xuất hiện ở bất kỳ nơi nào tiếp xúc với vùng da nhiễm bệnh, không chỉ giới hạn ở bộ phận sinh dục. Điều này có nghĩa là các tổn thương có thể xuất hiện ở miệng, môi, mặt, mông, hoặc đùi tùy thuộc vào con đường lây nhiễm.
Một thách thức lớn trong việc kiểm soát Herpes sinh dục là nhiều người nhiễm bệnh không có bất kỳ triệu chứng nào hoặc triệu chứng rất nhẹ, dễ bị bỏ qua hoặc nhầm lẫn với các tình trạng da khác như mụn nhọt hoặc lông mọc ngược. Việc Herpes sinh dục thường không có triệu chứng rõ ràng hoặc dễ bị nhầm lẫn với các tình trạng da thông thường là một lý do chính khiến bệnh lây lan rộng. Điều này tạo ra một “nguy cơ ẩn” trong cộng đồng, đặc biệt với các nhóm có hoạt động tình dục cao. Ngay cả khi không có triệu chứng lâm sàng, virus vẫn có thể được bài xuất và lây truyền sang người khác. Điều này củng cố lập luận về tầm quan trọng của việc xét nghiệm định kỳ và tư vấn về nguy cơ lây truyền không triệu chứng, thay vì chỉ dựa vào triệu chứng lâm sàng để phòng ngừa. Việc giáo dục về các triệu chứng “không điển hình” hoặc “rất nhẹ” là cần thiết để nâng cao nhận thức và khuyến khích xét nghiệm sớm, đặc biệt cho các nhóm nguy cơ cao, nhằm phá vỡ chuỗi lây truyền không chủ ý.
3. Chẩn đoán Herpes sinh dục
Chẩn đoán chính xác Herpes sinh dục là bước đầu tiên để quản lý hiệu quả và phòng ngừa lây truyền.
3.1. Khi nào cần đi khám và tầm soát?
Mọi người nên đến các cơ sở y tế nếu nhận thấy bất kỳ triệu chứng nào nghi ngờ của Herpes sinh dục, chẳng hạn như mụn nước, vết loét, ngứa hoặc rát ở vùng sinh dục hoặc xung quanh. Việc đi khám cũng được khuyến nghị nếu bạn tình có STI hoặc có các triệu chứng nghi ngờ như vết loét bất thường, dịch tiết sinh dục có mùi, tiểu buốt, hoặc chảy máu bất thường.
Đối với các đối tượng có nguy cơ cao, bao gồm những người đến khám STI, những người có tiền sử quan hệ tình dục với nhiều bạn tình (ví dụ: ≥10 bạn tình trong đời), và người nhiễm HIV, cần được đánh giá tiền sử triệu chứng Herpes sinh dục một cách kỹ lưỡng. Việc khuyến nghị xét nghiệm HIV cho tất cả những người được chẩn đoán Herpes sinh dục là một điểm cực kỳ quan trọng. Điều này phản ánh mối liên hệ chặt chẽ giữa HSV-2 và HIV, nơi HSV-2 tăng nguy cơ lây nhiễm HIV lên 2-3 lần. Đối với các nhóm đối tượng nguy cơ cao như những người làm nghề mại dâm và MSM, việc xét nghiệm đồng thời này là cần thiết để quản lý sức khỏe toàn diện và ngăn chặn sự lây lan của cả hai bệnh.
3.2. Các phương pháp chẩn đoán lâm sàng
Sau tham khám, bác sĩ có thể đưa ra chẩn đoán sơ bộ về Herpes sinh dục bằng cách quan sát trực tiếp các vết loét hiện có. Tuy nhiên, chẩn đoán lâm sàng có thể không hoàn toàn chính xác do các triệu chứng có thể không điển hình hoặc dễ nhầm lẫn với các tình trạng khác. Do đó, việc xác nhận chẩn đoán bằng các xét nghiệm cận lâm sàng cần được thực hiện để đảm bảo tính chính xác.
3.3. Các xét nghiệm cận lâm sàng
Để chẩn đoán chính xác Herpes sinh dục, các phương pháp xét nghiệm cận lâm sàng đóng vai trò then chốt:
- Xét nghiệm PCR (Polymerase Chain Reaction): Đây là phương pháp ưu tiên để xác nhận nhiễm HSV ở những bệnh nhân có tổn thương hoạt động như mụn nước hoặc vết loét. PCR có độ nhạy và độ đặc hiệu rất cao (trên 95%) , cho phép phát hiện virus ngay cả khi không có triệu chứng rõ ràng (bài xuất virus không triệu chứng). Mẫu xét nghiệm thường được lấy từ dịch vết loét. Sự tiến bộ trong chẩn đoán từ nuôi cấy virus sang PCR cho phép chẩn đoán chính xác hơn và sớm hơn, ngay cả trong các trường hợp không triệu chứng. Điều này có ý nghĩa quan trọng trong việc quản lý và phòng ngừa lây truyền, đặc biệt trong các nhóm đối tượng nguy cơ cao, nơi việc chẩn đoán sớm có thể giúp giảm thiểu sự lây lan.
- Xét nghiệm huyết thanh học đặc hiệu cho type HSV (IgM và IgG): là hai loại xét nghiệm huyết thanh học được sử dụng trong chẩn đoán nhiễm Herpes simplex virus (HSV) khi không có tổn thương. IgM thường xuất hiện sớm, giúp phát hiện nhiễm HSV cấp tính hoặc tái hoạt gần đây. Trong khi đó, IgG xuất hiện muộn hơn và tồn tại lâu dài, phản ánh tình trạng nhiễm HSV đã xảy ra trước đó. Việc xác định IgG giúp phân biệt giữa HSV-1 và HSV-2, có ý nghĩa tiên lượng và tư vấn điều trị. Tuy nhiên, IgM có thể cho kết quả dương tính giả hoặc không đặc hiệu. Do đó, chẩn đoán HSV cần được kết hợp giữa lâm sàng, xét nghiệm PCR và huyết thanh học để tăng độ chính xác.
- Nuôi cấy virus: Nuôi cấy virus từng được coi là tiêu chuẩn vàng truyền thống để chẩn đoán HSV. Tuy nhiên, độ nhạy của phương pháp này thấp hơn so với PCR, đặc biệt đối với các tổn thương tái phát hoặc khi tổn thương đã bắt đầu lành.
4. Điều trị Herpes sinh dục
Hiện tại, không có phương pháp điều trị dứt điểm Herpes sinh dục. Virus sẽ tồn tại vĩnh viễn trong cơ thể, ẩn mình trong các hạch thần kinh suốt đời. Tuy nhiên, các phương pháp điều trị hiện có rất hiệu quả trong việc kiểm soát triệu chứng và giảm nguy cơ lây truyền.
4.1. Nguyên tắc điều trị và mục tiêu
Mục tiêu chính của điều trị Herpes sinh dục là:
- Kiểm soát các triệu chứng, giảm đau và khó chịu do các đợt bùng phát gây ra.
- Rút ngắn thời gian bùng phát.
- Giảm tần suất và mức độ nghiêm trọng của các đợt tái phát.
- Hạn chế sự phóng thích virus HSV (viral shedding – là hiện tượng virus tái hoạt động và nhân lên, sau đó thoát ra khỏi tế bào niêm mạc và da, có thể có triệu chứng hoặc không). Những đợt phóng thích này có thể là nguy cơ lây truyền cho người khác vì thể hạn chế viral shedding là làm giảm nguy cơ lây truyền cho bạn tình.
Điều trị bằng thuốc kháng virus không chữa khỏi hoàn toàn bệnh mà chỉ kiểm soát triệu chứng và giảm lây truyền. Các thuốc kháng virus không loại bỏ được virus tiềm ẩn hoặc ảnh hưởng đến nguy cơ hoặc mức độ nghiêm trọng của tái phát sau khi ngừng điều trị. Việc này là rất quan trọng để tránh hiểu lầm cho người bệnh về kỳ vọng điều trị và tầm quan trọng của việc tuân thủ liệu pháp lâu dài, đặc biệt là liệu pháp ức chế.
4.2. Các thuốc kháng virus phổ biến
Ba loại thuốc kháng virus chính được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chấp thuận và sử dụng rộng rãi để điều trị Herpes sinh dục là Acyclovir, Valacyclovir và Famciclovir. Các thuốc này hoạt động bằng cách ức chế sự nhân lên của virus trong các tế bào bị nhiễm, nhưng không tiêu diệt virus.
4.3. Thời gian điều trị và quản lý tái phát
Việc quản lý Herpes sinh dục bao gồm điều trị các đợt bùng phát cấp tính và liệu pháp dự phòng để giảm tần suất tái phát.
- Điều trị đợt đầu tiên: Tất cả bệnh nhân có đợt bùng phát đầu tiên nên được điều trị kháng virus do khả năng bệnh kéo dài và triệu chứng nặng. Thời gian điều trị thường là 7-10 ngày.
- Điều trị tái phát (Liệu pháp theo đợt): Liệu pháp này hiệu quả nhất nếu được bắt đầu trong vòng 1 ngày kể từ khi xuất hiện tổn thương hoặc trong giai đoạn prodrome (cảm giác báo trước). Thời gian điều trị ngắn hơn, thường từ 1-5 ngày tùy theo phác đồ.
- Điều trị dự phòng (Liệu pháp ức chế): Liệu pháp này dành cho những người có các đợt tái phát thường xuyên (ví dụ: ≥ 6 đợt/năm) hoặc muốn giảm tần suất tái phát và nguy cơ lây truyền. Liệu pháp ức chế có thể giảm tần suất tái phát 70-80% và giảm bài xuất virus hơn 90%. Liệu pháp này có thể được tiếp tục vô thời hạn, nhưng cần đánh giá lại hàng năm. Đặc biệt, liệu pháp dự phòng được khuyến nghị cho phụ nữ mang thai từ tuần thứ 36 của thai kỳ để giảm nguy cơ lây truyền sang trẻ sơ sinh.
- Đối với bệnh nhân suy giảm miễn dịch (ví dụ: nhiễm HIV): Các đợt bùng phát ở những người này có thể kéo dài, nghiêm trọng và không điển hình. Liều lượng và thời gian điều trị có thể cần được kéo dài hơn. Cần lưu ý rằng liệu pháp ức chế kháng virus ở người nhiễm HIV có thể giảm các biểu hiện lâm sàng của HSV nhưng không giảm nguy cơ lây truyền HIV hoặc HSV-2 cho bạn tình.
Mặc dù liệu pháp ức chế không hoàn toàn ngăn chặn lây truyền, nhưng việc giảm đáng kể tần suất bùng phát và bài xuất virus là một lợi ích to lớn cho chất lượng cuộc sống của người bệnh và là một công cụ phòng ngừa quan trọng. Đối với những người làm nghề mại dâm và MSM, điều này có thể giúp họ duy trì hoạt động tình dục an toàn hơn và giảm gánh nặng tâm lý do lo lắng lây bệnh.
Dưới đây là Bảng 2 tóm tắt các phác đồ điều trị thuốc kháng virus phổ biến cho Herpes sinh dục:
Bảng 1: Các Phác Đồ Điều Trị Thuốc Kháng Virus cho Herpes Sinh Dục
|
Loại Điều Trị |
Thuốc |
Liều lượng và Thời gian |
|---|---|---|
|
Điều trị đợt đầu tiên |
Acyclovir |
400 mg x 3 lần/ngày trong 7–10 ngày |
|
Valacyclovir |
1 mg x 2 lần/ngày trong 7–10 ngày |
|
|
Famciclovir |
250 mg x 3 lần/ngày trong 7–10 ngày |
|
|
Điều trị tái phát (liệu pháp theo đợt) |
Acyclovir |
800 mg x 2 lần/ngày trong 5 ngày HOẶC 800 mg x 3 lần/ngày trong 2 ngày |
|
Valacyclovir |
500 mg x 2 lần/ngày trong 3 ngày HOẶC 1 gm x 1 lần/ngày trong 5 ngày |
|
|
Famciclovir |
1 gm x 2 lần/ngày trong 1 ngày HOẶC 500 mg x 1 lần, sau đó 250 mg x 2 lần/ngày trong 2 ngày HOẶC 125 mg x 2 lần/ngày trong 5 ngày |
|
|
Điều trị dự phòng (liệu pháp ức chế) |
Acyclovir |
400 mg x 2 lần/ngày |
|
Valacyclovir |
500 mg x 1 lần/ngày HOẶC 1 gm x 1 lần/ngày |
|
|
Famciclovir |
250 mg x 2 lần/ngày |
|
|
Lưu ý: Đối với bệnh nhân suy giảm miễn dịch hoặc nhiễm HIV, liều lượng và thời gian điều trị có thể khác hoặc cần kéo dài hơn. Việc điều trị cần được tư vấn và chỉ định bởi bác sĩ chuyên khoa. |
||
4.4. Herpes sinh dục có điều trị dứt điểm được không?
Như đã trình bày, Herpes sinh dục là một bệnh nhiễm virus mãn tính và hiện tại không có phương pháp điều trị dứt điểm. Virus sẽ tồn tại tiềm ẩn trong các hạch thần kinh suốt đời. Tuy nhiên, các phương pháp điều trị hiện có rất hiệu quả trong việc kiểm soát triệu chứng, giảm tần suất tái phát và giảm nguy cơ lây truyền.
5. Phân biệt Herpes sinh dụv với các bệnh lây truyền qua đường tình dục (STI) khác
Việc phân biệt chính xác Herpes sinh dục với các bệnh lây truyền qua đường tình dục (STI) khác là rất quan trọng. Các triệu chứng của Herpes sinh dục có thể dễ bị nhầm lẫn với các STI khác hoặc các tình trạng da liễu không phải STI. Việc phân biệt chính xác đảm bảo chẩn đoán đúng và điều trị kịp thời, tránh các biến chứng không mong muốn.
5.1. Phân biệt với các bệnh STI có triệu chứng tương tự
Dưới đây là Bảng 1 tóm tắt các đặc điểm phân biệt chính giữa Herpes sinh dục và một số bệnh STI có triệu chứng tương tự, giúp người đọc dễ dàng nhận biết và tìm kiếm sự hỗ trợ y tế phù hợp. Việc cung cấp các đặc điểm phân biệt rõ ràng giữa Herpes sinh dục và các STI khác là cực kỳ quan trọng cho độc giả không phải nhân viên y tế. Điều này giúp họ tự đánh giá sơ bộ các triệu chứng của mình và hiểu được tầm quan trọng của việc tìm kiếm chẩn đoán y tế chuyên nghiệp, thay vì tự chẩn đoán sai lầm.
Bảng 2: Phân biệt Herpes Sinh Dục với các bệnh STI có triệu chứng tương tự
|
Đặc điểm |
Herpes Sinh Dục |
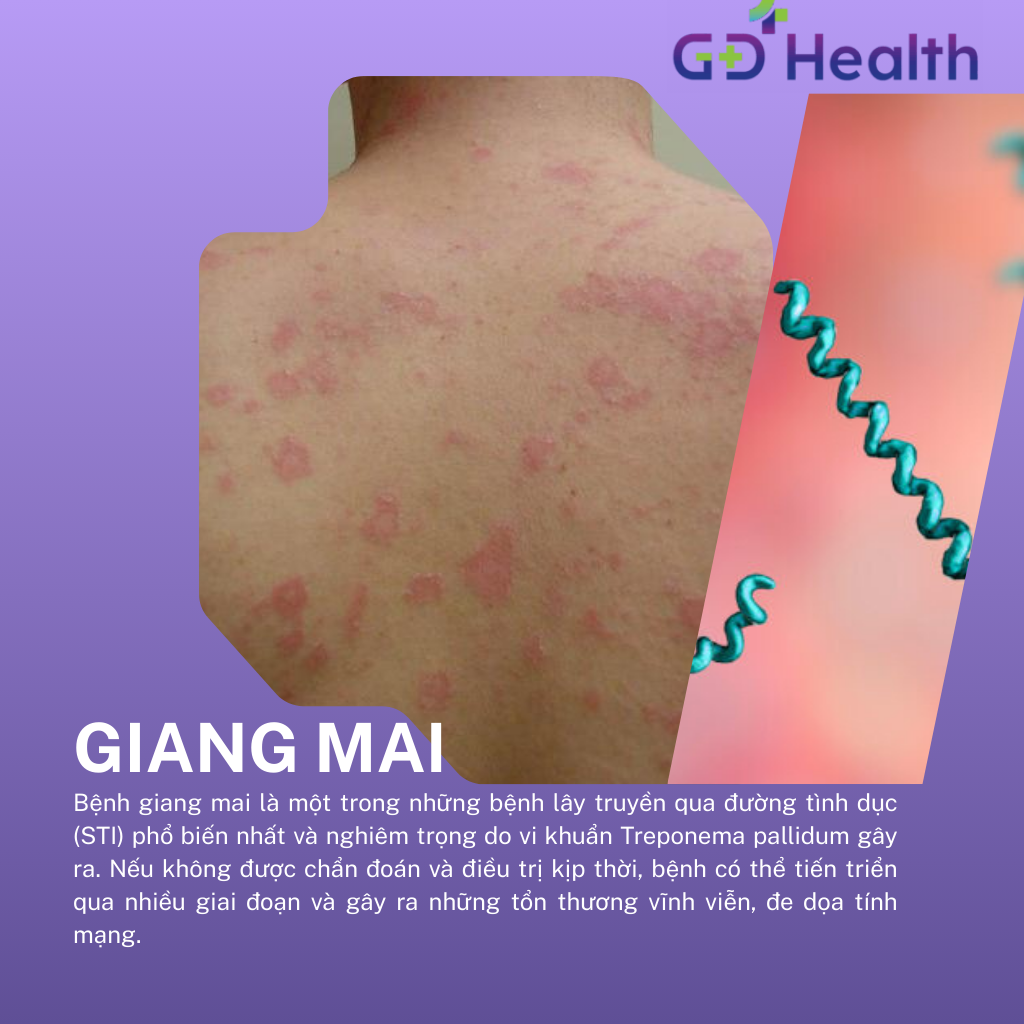
Giang mai |
Sùi mào gà |
Hạ cam |
Gai sinh dục |
|---|---|---|---|---|---|
|
Tác nhân |
Virus Herpes Simplex (HSV-1, HSV-2) |
Xoắn khuẩn giang mai (Treponema pallidum) |
Virus Human Papilloma (HPV) |
Vi khuẩn Haemophilus ducreyi |
Chưa xác định chính xác (tế bào gai phát triển quá mức) |
|
Đặc điểm tổn thương |
Mụn nước thành cụm, vỡ thành vết loét nông, mềm, có thể có mủ, thường tái phát |
Săng giang mai: vết loét đơn độc, không đau, nền cứng, sạch, kích thước 0.5-3cm |
Nốt sùi mềm, mủn nước, hình bông súp lơ, có thể chảy máu khi chạm vào |
Loét sâu, có mủ, thường kèm viêm hạch bẹn |
Nốt nhỏ màu đỏ/hồng, mọc rải rác, hình sợi hoặc sần sùi |
|
Đau/Ngứa |
Thường ngứa, rát, đau |
Không đau/ngứa |
Gây ngứa, khó chịu |
Đau |
Không đau/ngứa |
|
Thời gian ủ bệnh |
2-10 ngày (thường 4 ngày) |
3-4 tuần |
3 tuần – 8 tháng |
(Không rõ trong nguồn tham khảo) |
(Không rõ trong nguồn tham khảo) |
|
Tính chất |
Bệnh lây truyền qua đường tình dục, mãn tính |
Bệnh lây truyền qua đường tình dục, có thể chữa khỏi |
Bệnh lây truyền qua đường tình dục, có thể tái phát |
Bệnh lây truyền qua đường tình dục, có thể chữa khỏi |
Không phải bệnh lây truyền qua đường tình dục |
6. Các bệnh lây truyền qua đường tình dục (STI) thường mắc kèm Herpes sinh dục
Việc nhiễm Herpes sinh dục thường là dấu hiệu cho thấy một người có nguy cơ cao mắc các bệnh lây truyền qua đường tình dục khác. Điều này nhấn mạnh tầm quan trọng của việc tầm soát STI toàn diện (full STI workup) khi một người được chẩn đoán Herpes.
6.1. Mối liên hệ đặc biệt với HIV
Có một mối liên hệ đặc biệt và đáng lo ngại giữa nhiễm HSV-2 (tác nhân chính gây Herpes sinh dục) và virus gây suy giảm miễn dịch ở người (HIV). Nhiễm HSV-2 làm tăng nguy cơ lây nhiễm HIV lên gấp hai đến ba lần. Các vết loét hoặc tổn thương trên da và niêm mạc do Herpes tạo ra những “cửa ngõ” cho virus HIV xâm nhập vào cơ thể. Hơn nữa, ngay cả khi không có vết loét nhìn thấy, Herpes cũng làm tăng số lượng tế bào miễn dịch (là tế bào đích của HIV) ở niêm mạc sinh dục, tạo điều kiện thuận lợi cho HIV xâm nhập và nhân lên.
Ở những người đồng nhiễm HIV và HSV-2 mà không dùng thuốc kháng virus (ART) hiệu quả, sự tái hoạt động của HSV-2 có liên quan đến việc tăng nồng độ RNA HIV trong huyết tương và dịch tiết sinh dục. Mối liên hệ cộng hưởng giữa HSV-2 và HIV là một điểm cực kỳ quan trọng cần được truyền đạt rõ ràng cho đối tượng mục tiêu. Điều này không chỉ là một mối liên hệ dịch tễ học mà còn là một cơ chế sinh học: Herpes tạo “cửa ngõ” cho HIV và tăng các tế bào đích. Vì vậy việc xét nghiệm HIV là rất quan trọng cho mọi người được chẩn đoán Herpes và việc quản lý tích hợp cả hai bệnh để tối ưu hóa sức khỏe cá nhân và ngăn chặn lây truyền trong cộng đồng. Đối với các nhóm nguy cơ cao như những người làm nghề mại dâm và MSM, những người có thể có tỷ lệ đồng nhiễm cao hơn, việc này là rất cần thiết để đảm bảo chẩn đoán sớm và quản lý tích hợp cho cả hai tình trạng.
6.2. Các STI khác thường gặp đồng thời
Khi một người được chẩn đoán Herpes sinh dục, các bác sĩ thường sẽ xem xét tầm soát các STI khác. Điều này là do các yếu tố rủi ro chung (ví dụ: quan hệ tình dục không an toàn) có thể dẫn đến việc đồng nhiễm nhiều STI. Các bệnh STI thường được tầm soát bao gồm:
- Chlamydia
- Bệnh lậu
- Giang mai
- Bệnh Trichomonas vaginalis
- Sùi mào gà (do virus HPV)
Việc Herpes sinh dục thường đi kèm với các STI khác cho thấy tầm quan trọng của việc tầm soát STI toàn diện khi một người được chẩn đoán Herpes. Điều này có ý nghĩa quan trọng đối với sức khỏe cộng đồng, đặc biệt cho các nhóm nguy cơ cao, vì việc điều trị một STI mà bỏ qua các STI khác có thể dẫn đến các biến chứng sức khỏe nghiêm trọng hơn và tiếp tục lây truyền.
Dưới đây là Bảng 3 tóm tắt các bệnh STI thường mắc kèm Herpes sinh dục:
Bảng 3: Các Bệnh STI Thường Mắc Kèm Herpes Sinh Dục
|
Bệnh STI |
Tác nhân |
Mối liên hệ với Herpes Sinh Dục và Tầm quan trọng |
|---|---|---|
|
HIV |
Virus gây suy giảm miễn dịch ở người (HIV) |
Nhiễm HSV-2 làm tăng 2-3 lần nguy cơ lây nhiễm HIV. Tổn thương Herpes tạo đường vào cho HIV và tăng các tế bào miễn dịch là mục tiêu của HIV. Tăng tải lượng virus HIV khi đồng nhiễm. Lời khuyên: Cần xét nghiệm HIV cho mọi người được chẩn đoán Herpes sinh dục. |
|
Chlamydia |
Vi khuẩn Chlamydia trachomatis |
Là một STI phổ biến, thường không có triệu chứng rõ ràng. Lời khuyên: Cần tầm soát STI toàn diện. |
|
Bệnh lậu |
Vi khuẩn Neisseria gonorrhoeae |
Gây ra các triệu chứng như tiểu buốt, tiết dịch bất thường. Lời khuyên: Cần tầm soát STI toàn diện. |
|
Giang mai |
Xoắn khuẩn Treponema pallidum |
Gây ra các vết loét (săng) không đau ở giai đoạn đầu. Lời khuyên: Cần tầm soát STI toàn diện. |
|
Bệnh Trichomonas vaginalis |
Ký sinh trùng Trichomonas vaginalis |
Một STI phổ biến khác, nhiều người không có triệu chứng. Tầm quan trọng: Cần tầm soát STI toàn diện. |
|
Sùi mào gà |
Virus Human Papilloma (HPV) |
Gây ra các nốt sùi ở vùng sinh dục. Tầm quan trọng: Cần tầm soát STI toàn diện. |
|
Lưu ý: Việc đồng nhiễm các STI khác thường xảy ra do các yếu tố nguy cơ chung. Do đó, việc tầm soát đầy đủ là cần thiết để đảm bảo sức khỏe tình dục toàn diện. |
||
7. Ảnh hưởng của Herpes sinh dục đến khả năng sinh sản và sức khỏe tổng thể
Herpes sinh dục không chỉ gây ra các triệu chứng thể chất mà còn có những tác động đáng kể đến khả năng sinh sản và sức khỏe tâm lý xã hội của người bệnh.
7.1. Ảnh hưởng đến khả năng sinh sản ở nam giới
Herpes sinh dục có thể ảnh hưởng đến khả năng sinh sản của nam giới bằng cách làm giảm số lượng tinh trùng. Một nghiên cứu năm 2013 đã chỉ ra rằng Herpes có liên quan đến số lượng tinh trùng thấp ở những nam giới được xét nghiệm. Mặc dù Herpes không gây vô sinh hoàn toàn, nhưng khả năng ảnh hưởng đến số lượng tinh trùng ở nam giới là một điểm quan trọng cần được tư vấn cho nam giới trong đối tượng mục tiêu. Điều này cung cấp thông tin cụ thể về một tác động tiềm tàng đến khả năng sinh sản, giúp họ đưa ra quyết định sáng suốt về sức khỏe sinh sản của mình.
7.2. Ảnh hưởng đến khả năng sinh sản ở nữ giới
Nghiên cứu hiện tại cho thấy Herpes sinh dục không gây rủi ro thực sự đối với khả năng sinh sản của nữ giới. Các triệu chứng như vết loét hoặc mụn nước xung quanh bộ phận sinh dục không ảnh hưởng trực tiếp đến các cơ quan sinh sản bên trong. Tuy nhiên, việc có Herpes có thể khiến việc quan hệ tình dục không an toàn trở nên khó khăn hơn, đặc biệt trong thời gian bùng phát. Trong những giai đoạn này, việc tránh quan hệ tình dục nên được làm để giảm nguy cơ lây truyền cho bạn tình.
7.3. Herpes sinh dục trong thai kỳ và nguy cơ cho trẻ sơ sinh
Nhiễm Herpes khi mang thai là một vấn đề sức khỏe quan trọng cần được quan tâm đặc biệt. Phụ nữ mang thai có thể truyền virus Herpes sang thai nhi trong thai kỳ hoặc cho trẻ sơ sinh trong quá trình sinh nở, đặc biệt là sinh thường qua đường âm đạo. Nguy cơ lây truyền cho trẻ sơ sinh cao hơn đáng kể (25-50%) nếu người mẹ nhiễm bệnh lần đầu vào cuối thai kỳ (tam cá nguyệt thứ ba), do thai nhi chưa có đủ kháng thể để chống lại virus. Ngược lại, nếu người mẹ đã nhiễm Herpes trước khi mang thai, nguy cơ lây truyền cho bé rất thấp (dưới 1%).
Herpes sơ sinh (neonatal Herpes) là một tình trạng hiếm gặp nhưng cực kỳ nghiêm trọng, có thể dẫn đến các biến chứng nguy hiểm như tổn thương não, viêm màng não, viêm phổi, động kinh, mù lòa, điếc, hoặc thậm chí tử vong cho trẻ sơ sinh. Herpes sơ sinh là một biến chứng hiếm nhưng cực kỳ nghiêm trọng, có thể gây tàn tật hoặc tử vong cho trẻ sơ sinh. Điều này nhấn mạnh tầm quan trọng tối cao của việc tầm soát Herpes ở phụ nữ mang thai và quản lý chặt chẽ trong thai kỳ, đặc biệt là trong tam cá nguyệt thứ ba.
Để phòng ngừa Herpes sơ sinh, phụ nữ mang thai có tiền sử Herpes sinh dục nên được điều trị kháng virus dự phòng bằng Acyclovir từ tuần thứ 36 của thai kỳ cho đến khi sinh để giảm nguy cơ tái phát hoạt động của virus. Nếu có triệu chứng prodrome hoặc tổn thương Herpes hoạt động tại thời điểm chuyển dạ, nên thực hiện sinh mổ chủ động để giảm thiểu nguy cơ lây truyền cho trẻ.
7.4. Tác động tâm lý và xã hội
Ngoài các triệu chứng thể chất, Herpes sinh dục còn gây ra gánh nặng tâm lý và xã hội đáng kể cho người bệnh. Người mắc bệnh có thể phải đối mặt với sự kỳ thị từ xã hội, cảm giác lo lắng, căng thẳng, và những ảnh hưởng tiêu cực đến các mối quan hệ tình dục. Căng thẳng đã được chứng minh là một yếu tố kích hoạt phổ biến cho các đợt bùng phát Herpes.
Tác động tâm lý và xã hội của Herpes, bao gồm cả sự kỳ thị và căng thẳng, là một khía cạnh thường bị bỏ qua nhưng rất quan trọng. Vì vậy quản lý Herpes không chỉ là điều trị y tế mà còn là hỗ trợ tâm lý và giáo dục để giảm kỳ thị, khuyến khích giao tiếp cởi mở và giúp người bệnh sống chung với tình trạng của mình một cách tích cực. Việc cung cấp thông tin về các nguồn hỗ trợ và khuyến khích giao tiếp cởi mở có thể giúp người bệnh đối phó tốt hơn với tình trạng của mình, đặc biệt quan trọng cho các nhóm đối tượng mục tiêu có thể đối mặt với nhiều áp lực xã hội hơn.
8. Phòng ngừa Herpes sinh dục và lời khuyên sống chung với bệnh
Việc phòng ngừa Herpes sinh dục đòi hỏi sự kết hợp của nhiều chiến lược, và việc sống chung với bệnh cần một cách tiếp cận toàn diện bao gồm cả y tế và tâm lý.

8.1. Các biện pháp phòng ngừa hiệu quả
- Kiêng quan hệ tình dục: Cách duy nhất để hoàn toàn tránh các STI là không quan hệ tình dục qua đường âm đạo, hậu môn hoặc miệng.
- Quan hệ một vợ một chồng lâu dài: Duy trì mối quan hệ một vợ một chồng lâu dài với bạn tình không nhiễm Herpes là một biện pháp phòng ngừa hiệu quả.
- Sử dụng bao cao su đúng cách và liên tục: Bao cao su latex nam có thể giảm đáng kể nguy cơ lây truyền HSV-2 từ nam sang nữ, nhưng không loại bỏ hoàn toàn nguy cơ. Điều này là do virus có thể lây truyền qua các vùng da không được bao cao su che phủ. Việc làm rõ rằng bao cao su giảm chứ không loại bỏ hoàn toàn nguy cơ lây truyền là rất quan trọng để tránh tạo ra cảm giác an toàn sai lầm. Điều này dẫn đến sự cần thiết của việc kết hợp nhiều chiến lược phòng ngừa.
- Tránh quan hệ tình dục khi có triệu chứng: Không quan hệ tình dục (âm đạo, hậu môn, miệng) khi bạn hoặc bạn tình có các triệu chứng Herpes (ví dụ: vết loét, mụn nước, cảm giác ngứa ran).
- Bạn tình dùng thuốc kháng virus hàng ngày: Nếu bạn tình của bạn bị Herpes, việc họ dùng thuốc kháng virus hàng ngày (liệu pháp ức chế) có thể giảm đáng kể nguy cơ lây truyền cho bạn. Điều này cung cấp một chiến lược phòng ngừa toàn diện và thực tế hơn, đặc biệt quan trọng cho các nhóm đối tượng có tần suất quan hệ tình dục cao.
- Vệ sinh vùng kín: Rửa sạch vùng kín trước và sau khi quan hệ tình dục không ngăn ngừa lây truyền Herpes.
- Dự phòng trước phơi nhiễm (PrEP): Một số nghiên cứu cho thấy PrEP bằng TDF/FTC (thuốc dự phòng HIV) có thể giảm nguy cơ lây nhiễm HSV-2 ở người không nhiễm HIV, nhưng không hiệu quả trong việc ngăn ngừa lây nhiễm HSV-2 ở người đã nhiễm HIV.
8.2. Tầm quan trọng của việc tư vấn và hỗ trợ
Tư vấn là một phần không thể thiếu trong quản lý Herpes sinh dục. Người bệnh cần được tư vấn về lịch sử tự nhiên của bệnh, nguy cơ lây truyền qua đường tình dục và chu sinh, cũng như các phương pháp giảm thiểu rủi ro. Việc công khai tình trạng bệnh với bạn tình hiện tại và tương lai là rất quan trọng để cùng nhau đưa ra quyết định an toàn và có trách nhiệm.
Việc tư vấn và hỗ trợ tâm lý là cực kỳ quan trọng đối với những người sống chung với Herpes, đặc biệt là các nhóm đối tượng mục tiêu. Gánh nặng tâm lý, sự kỳ thị và lo lắng về việc lây truyền có thể ảnh hưởng nghiêm trọng đến chất lượng cuộc sống. Việc cung cấp thông tin về các nguồn hỗ trợ và khuyến khích giao tiếp cởi mở có thể giúp người bệnh đối phó tốt hơn với tình trạng của mình. Điều này cho thấy rằng việc chỉ cung cấp thông tin y tế là chưa đủ; người bệnh cần được hỗ trợ để đối phó với sự kỳ thị, lo lắng và các vấn đề trong mối quan hệ.
8.3. Sống chung an toàn và giảm thiểu nguy cơ lây truyền
Với các loại thuốc phù hợp, cách tiếp cận cởi mở và trung thực, và kiến thức tốt về virus, những người sống chung với Herpes sinh dục vẫn có thể duy trì đời sống tình dục lành mạnh và sống như bất kỳ ai khác.
- Tuân thủ điều trị: Tuân thủ điều trị kháng virus dự phòng có thể giúp giảm tần suất bùng phát và nguy cơ lây truyền đáng kể.
- Quản lý căng thẳng: Thực hiện các biện pháp giảm căng thẳng trong cuộc sống là rất quan trọng, vì căng thẳng có thể là yếu tố kích hoạt các đợt bùng phát.
- Kiểm tra sức khỏe định kỳ: Thường xuyên kiểm tra sức khỏe và tầm soát STI toàn diện là cần thiết để phát hiện và quản lý kịp thời các tình trạng sức khỏe khác.
9. Kết luận
Herpes sinh dục là một bệnh nhiễm virus mãn tính và phổ biến, gây ra bởi HSV-1 hoặc HSV-2. Mặc dù hiện chưa có phương pháp điều trị dứt điểm, các liệu pháp kháng virus hiện tại đã chứng minh hiệu quả cao trong việc kiểm soát triệu chứng, giảm tần suất tái phát và hạn chế đáng kể nguy cơ lây truyền. Một tỷ lệ lớn người nhiễm bệnh không có triệu chứng hoặc triệu chứng rất nhẹ, dẫn đến việc lây lan không chủ ý trong cộng đồng. Điều này đặc biệt quan trọng đối với các nhóm nguy cơ cao như những người làm nghề mại dâm và MSM, những người có thể đối mặt với nhiều yếu tố rủi ro và áp lực xã hội hơn.
Mối liên hệ chặt chẽ giữa HSV-2 và HIV, trong đó nhiễm HSV-2 làm tăng đáng kể nguy cơ lây nhiễm HIV, là một điểm cần được nhấn mạnh. Do đó, việc xét nghiệm HIV đồng thời khi chẩn đoán Herpes sinh dục là một khuyến nghị y tế công cộng quan trọng. Ngoài ra, việc Herpes sinh dục thường đi kèm với các STI khác cũng cho thấy tầm quan trọng của việc tầm soát STI toàn diện.
Về khả năng sinh sản, Herpes sinh dục có thể làm giảm số lượng tinh trùng ở nam giới nhưng ít ảnh hưởng đến khả năng sinh sản của nữ giới. Tuy nhiên, nguy cơ lây truyền từ mẹ sang con trong thai kỳ, đặc biệt nếu nhiễm bệnh lần đầu vào cuối thai kỳ, là một vấn đề nghiêm trọng có thể gây ra Herpes sơ sinh với các biến chứng nguy hiểm. Việc quản lý chặt chẽ thai kỳ và chỉ định sinh mổ khi cần thiết là tối quan trọng để bảo vệ trẻ sơ sinh.
Cuối cùng, việc sống chung với Herpes sinh dục không chỉ là quản lý y tế mà còn là hỗ trợ tâm lý và xã hội. Giảm kỳ thị, khuyến khích giao tiếp cởi mở với bạn tình, và tìm kiếm các nguồn hỗ trợ là những yếu tố then chốt giúp người bệnh duy trì chất lượng cuộc sống tốt. Mặc dù chưa có vắc-xin hoặc phương pháp chữa khỏi hoàn toàn, những nghiên cứu đang diễn ra về các liệu pháp mới và vắc-xin mang lại hy vọng về những tiến bộ trong tương lai.
Khuyến nghị:
1. Nâng cao nhận thức: Tăng cường các chiến dịch giáo dục công cộng, đặc biệt nhắm đến các nhóm nguy cơ cao (sex workers, MSM), về các con đường lây truyền Herpes sinh dục, bao gồm cả lây truyền qua quan hệ tình dục bằng miệng và bài xuất virus không triệu chứng.
2. Khuyến khích tầm soát sớm: Thúc đẩy việc xét nghiệm định kỳ cho các nhóm nguy cơ cao, bao gồm xét nghiệm huyết thanh đặc hiệu type khi không có triệu chứng, và tư vấn về tầm quan trọng của việc chẩn đoán sớm.
3. Tích hợp dịch vụ y tế: Đảm bảo rằng việc xét nghiệm HIV và các STI khác được thực hiện đồng thời khi chẩn đoán Herpes sinh dục để cung cấp dịch vụ chăm sóc sức khỏe toàn diện.
4. Tư vấn toàn diện: Cung cấp tư vấn chuyên sâu cho người bệnh về các lựa chọn điều trị (bao gồm liệu pháp ức chế), chiến lược giảm thiểu nguy cơ lây truyền cho bạn tình, và cách đối phó với tác động tâm lý xã hội của bệnh.
5. Hỗ trợ tâm lý xã hội: Phát triển và quảng bá các nguồn hỗ trợ tâm lý, nhóm hỗ trợ cho người sống chung với Herpes sinh dục để giúp họ đối phó với sự kỳ thị và căng thẳng.
6. Quản lý thai kỳ chặt chẽ: Đảm bảo phụ nữ mang thai được tầm soát Herpes sinh dục và nhận được liệu pháp dự phòng phù hợp từ tuần thứ 36 của thai kỳ, cũng như chỉ định sinh mổ khi có tổn thương hoạt động tại thời điểm chuyển dạ.
Bài viết này được thực hiện bởi Bác sĩ Đỗ Hữu Đạt. Bác sĩ có nhiều năm kinh nghiệm chuyên sâu trong lĩnh vực chăm sóc sức khỏe sinh sản và tình dục.
Tài liệu tham khảo:
- 1. Herpes – STI Treatment Guidelines – CDC, https://www.cdc.gov/std/treatment-guidelines/Herpes.htm
- 2. Genital Herpes: A Review | AAFP, https://www.aafp.org/pubs/afp/issues/2016/0601/p928.html
- 3. About Genital Herpes – CDC, https://www.cdc.gov/Herpes/about/index.html
- 4. (PDF) Updates In Diagnosis And Management Of Genital Herpes, https://www.researchgate.net/publication/377366423_Updates_In_Diagnosis_And_Management_Of_Genital_Herpes
- 5. Herpes Simplex Virus: Adult and Adolescent OIs | NIH, https://clinicalinfo.hiv.gov/en/guidelines/hiv-clinical-guidelines-adult-and-adolescent-opportunistic-infections/Herpes-simplex
- 6. Herpes Simplex Type 2 – StatPearls – NCBI Bookshelf, https://www.ncbi.nlm.nih.gov/books/NBK554427/
- 7. Nhiễm virus Herpes simplex (HSV) – Bệnh truyền nhiễm – Cẩm nang MSD – MSD Manuals, https://www.msdmanuals.com/vi/professional/b%E1%BB%87nh-truy%E1%BB%81n-nhi%E1%BB%85m/vi-r%C3%BAt-Herpes/nhi%E1%BB%85m-virus-Herpes-simplex-hsv
- 8. Does Herpes Impact Fertility? Infertility Answers – Dr. Michael Allon, https://www.infertilityanswers.com/does-Herpes-impact-fertility/#:~:text=A%20large%20body%20of%20research,other%20fertility%2Daffecting%20conditions).
- 9. What Is Herpes? Everything You Need to Know About This STI | Kin …, https://kinfertility.com.au/blog/what-is-genital-Herpes