Bệnh Trichomonas (Trichomoniasis)
1. Giới thiệu về Trichomonas (Trichomoniasis)
1.1. Trichomonas vaginalis là gì?
Trichomoniasis, là một bệnh lây truyền qua đường tình dục (STI) rất phổ biến, gây ra bởi một loại ký sinh trùng đơn bào có tên Trichomonas vaginalis. Điều quan trọng cần lưu ý là Trichomonas do ký sinh trùng gây ra, không phải do virus. Đây là STI không do virus phổ biến nhất trên toàn cầu và có thể điều trị khỏi hoàn toàn bằng thuốc.
Mặc dù bệnh có thể chữa khỏi, mức độ phổ biến cao của Trichomonas trên toàn cầu cho thấy những thách thức đáng kể trong việc chẩn đoán, tiếp cận điều trị và kiểm soát dịch bệnh. Do đó, Trichomonas đôi khi được coi là một “bệnh ký sinh trùng bị bỏ quên”.
1.2. Mức độ phổ biến và tác động toàn cầu
Trichomonas là một vấn đề sức khỏe cộng đồng toàn cầu với quy mô đáng kể. Tại Hoa Kỳ, ước tính có khoảng 3,7 triệu người nhiễm bệnh. Trên phạm vi toàn cầu, Tổ chức Y tế Thế giới (WHO) ước tính có khoảng 156 triệu ca nhiễm T. vaginalis mới trong số những người từ 15–49 tuổi vào năm 2020, trong đó 73,7 triệu ca ở nữ giới và 82,6 triệu ca ở nam giới. Khoảng một phần ba số ca nhiễm mới này tập trung ở khu vực Châu Phi của WHO. Đáng chú ý, tỷ lệ mắc T. vaginalis toàn cầu cao hơn tổng số Chlamydia trachomatis, Neisseria gonorrhoeae và giang mai cộng lại.
Tỷ lệ mắc bệnh có sự khác biệt đáng kể giữa các nhóm dân số. Nhiễm trùng phổ biến hơn ở phụ nữ so với nam giới, và phụ nữ lớn tuổi có nguy cơ cao hơn phụ nữ trẻ tuổi. Tại Hoa Kỳ, bệnh cũng phổ biến hơn ở phụ nữ da đen. Những mô hình dịch tễ học này không phải ngẫu nhiên; chúng liên quan đến các yếu tố như tuổi tác cao hơn, trình độ học vấn thấp hơn, tình trạng kinh tế xã hội thấp hơn và có nhiều bạn tình. Các nghiên cứu cũng chỉ ra rằng phân biệt chủng tộc mang tính cấu trúc đã góp phần duy trì sự chênh lệch đáng kể này trong cộng đồng người da đen. Các yếu tố kinh tế xã hội và hệ thống bất bình đẳng đóng vai trò quan trọng trong việc ai bị nhiễm bệnh và ai được chẩn đoán, điều trị. Do đó, các nỗ lực phòng ngừa và kiểm soát cần phải nhạy cảm về văn hóa, giải quyết vấn đề công bằng y tế và tập trung nguồn lực vào các cộng đồng và cá nhân bị ảnh hưởng hoặc có nguy cơ cao hơn, thay vì chỉ tập trung vào hành vi tình dục cá nhân.
1.3. Cách thức lây truyền và các con đường không lây truyền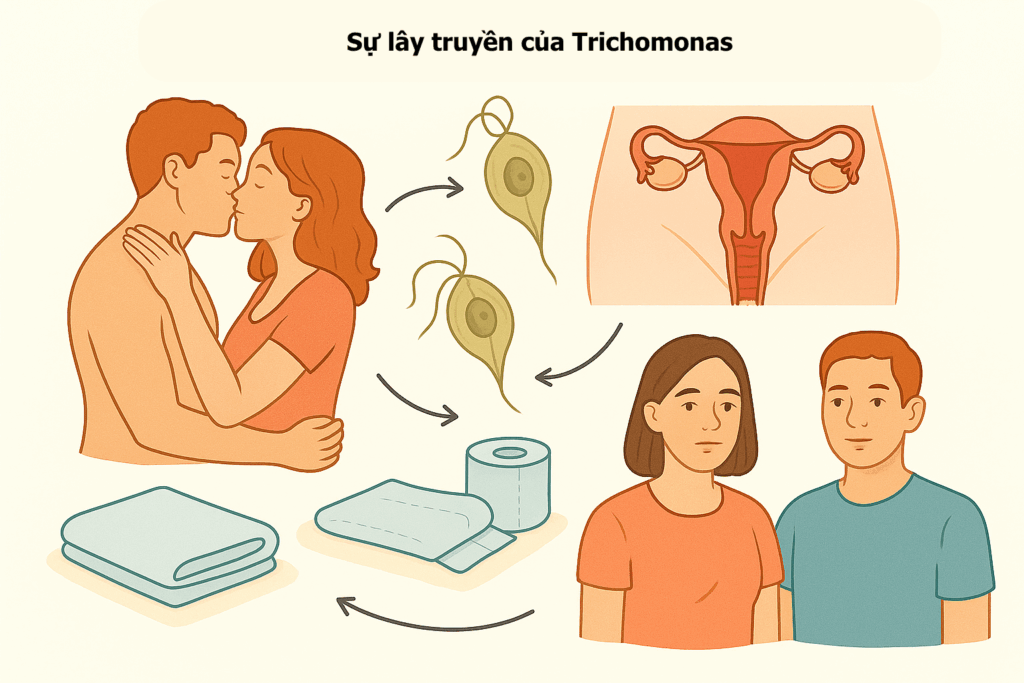
Ký sinh trùng Trichomonas vaginalis lây từ người nhiễm sang người không nhiễm trong quá trình quan hệ tình dục. Nó lây truyền chủ yếu qua tiếp xúc bộ phận sinh dục, bao gồm quan hệ tình dục qua âm đạo, miệng hoặc hậu môn. Phổ biến nhất là từ dương vật sang âm đạo, hoặc từ âm đạo sang dương vật, hoặc từ âm đạo sang âm đạo. Ngoài ra, nó cũng có thể lây qua tiếp xúc da kề da ở bộ phận sinh dục mà không cần xuất tinh. Dùng chung đồ chơi tình dục nếu không được vệ sinh đúng cách hoặc không dùng bao cao su cũng có thể lây truyền ký sinh trùng.
Điều quan trọng là phải hiểu rõ những con đường lây truyền này để có biện pháp phòng ngừa hiệu quả và bác bỏ những lầm tưởng phổ biến. Bệnh Trichomonas không lây truyền qua các hình thức tiếp xúc không tình dục như chia sẻ đồ ăn thức uống, hôn, nắm tay. Vệ sinh cá nhân kém cũng không phải là nguyên nhân gây ra bệnh Trichomonas, vì đây là một bệnh do ký sinh trùng lây truyền qua đường tình dục. Mặc dù có một số báo cáo hiếm hoi cho thấy khả năng lây truyền từ khăn tắm, bồn cầu hoặc hồ bơi, nhưng trong hầu hết các trường hợp, đây là bệnh lây truyền qua đường tình dục. Việc nhấn mạnh lây truyền qua đường tình dục đồng thời bác bỏ các lầm tưởng về vệ sinh là rất quan trọng để truyền tải thông điệp sức khỏe cộng đồng hiệu quả. Điều này giúp chuyển trọng tâm từ sự xấu hổ hoặc đổ lỗi sang việc hiểu rõ các con đường lây truyền thực tế, khuyến khích xét nghiệm và điều trị mà không bị kỳ thị.
1.4. Đối tượng có nguy cơ cao mắc bệnh
Bất kỳ ai có hoạt động tình dục đều có thể mắc bệnh Trichomonas. Tuy nhiên, một số nhóm đối tượng có nguy cơ cao hơn đáng kể. Bệnh phổ biến hơn ở phụ nữ so với nam giới, và phụ nữ lớn tuổi có nguy cơ cao hơn phụ nữ trẻ tuổi. Tại Hoa Kỳ, phụ nữ da đen cũng có tỷ lệ mắc bệnh cao hơn.
Các yếu tố nguy cơ chính làm tăng khả năng mắc bệnh bao gồm: không sử dụng bao cao su khi quan hệ tình dục, có nhiều bạn tình, tiền sử mắc các STI khác, có bạn tình mới hoặc tiếp xúc với bạn tình đã được xác nhận nhiễm bệnh, lạm dụng ma túy tiêm tĩnh mạch và không sử dụng bất kỳ hình thức tránh thai rào cản nào. Việc xác định các nhóm nguy cơ cao cụ thể này là rất quan trọng để xây dựng các can thiệp y tế công cộng được điều chỉnh riêng, vượt ra ngoài nhận thức chung. Ví dụ, phụ nữ sống chung với HIV được khuyến nghị sàng lọc định kỳ T. vaginalis. Ngoài ra, các nghiên cứu đã chỉ ra rằng người hành nghề mại dâm là một nhóm có tỷ lệ mắc bệnh rất cao, với 12,16% trong một nghiên cứu cụ thể. Các chiến dịch y tế công cộng và hướng dẫn lâm sàng nên ưu tiên các nhóm này bằng cách sàng lọc, giáo dục và tiếp cận dịch vụ một cách có mục tiêu, vì một chiến lược “một kích cỡ phù hợp cho tất cả” sẽ không đủ để kiểm soát hiệu quả bệnh Trichomonas.
2. Dấu hiệu và Triệu chứng của Nhiễm Trichomonas
2.1. Triệu chứng ở nữ giới
Khi nhiễm Trichomonas gây ra triệu chứng, chúng có thể dao động từ kích ứng nhẹ đến viêm nặng. Triệu chứng có thể bắt đầu từ 5 đến 28 ngày sau khi nhiễm bệnh, hoặc muộn hơn nhiều, và có thể xuất hiện rồi biến mất.
Các triệu chứng phổ biến ở nữ giới bao gồm:
- Dịch tiết âm đạo bất thường: Thường loãng hoặc sủi bọt, có thể có màu trong, trắng, vàng hoặc xanh lục, kèm theo mùi tanh bất thường, thường được mô tả là “mùi cá”. Dịch tiết âm đạo là triệu chứng chính mà phụ nữ có thể gặp, và trong một số trường hợp, nó có thể có mủ, kèm theo âm đạo đỏ và đau.
- Kích ứng vùng sinh dục: Ngứa, rát, đỏ hoặc đau vùng sinh dục, bao gồm âm hộ và âm đạo.
- Khó chịu khi đi tiểu và quan hệ tình dục: Cảm giác khó chịu hoặc đau khi đi tiểu (tiểu buốt) và khi quan hệ tình dục (đau khi giao hợp).
- Đau bụng dưới: Một số phụ nữ có thể cảm thấy đau ở vùng bụng dưới.
- Cổ tử cung “dâu tây”: Một dấu hiệu lâm sàng đặc trưng nhưng hiếm gặp là cổ tử cung có hình dạng “dâu tây” (colpitis macularis), với các chấm đỏ nhỏ li ti trên bề mặt. Dấu hiệu này chỉ xuất hiện ở khoảng 2-5% các trường hợp.
2.2. Triệu chứng ở nam giới
Không giống như nữ giới, hầu hết nam giới nhiễm Trichomonas không có bất kỳ triệu chứng nào. Điều này là một yếu tố quan trọng góp phần vào sự lây lan của bệnh.
Khi có triệu chứng, chúng có thể bao gồm:
- Kích ứng dương vật: Ngứa hoặc kích ứng bên trong dương vật.
- Rát khi tiểu tiện hoặc xuất tinh: Cảm giác nóng rát sau khi đi tiểu hoặc xuất tinh.
- Dịch tiết từ dương vật: Dịch tiết có thể trong, giống mủ hoặc sủi bọt.
- Viêm niệu đạo: Một số nam giới có thể bị viêm niệu đạo hoặc có dịch tiết niệu đạo.
- Các triệu chứng ít phổ biến hơn: Đau tinh hoàn, tiểu nhiều lần, hoặc nước tiểu đục. Trong một số trường hợp, Trichomonas có thể gây viêm niệu đạo, viêm mào tinh hoàn hoặc viêm tuyến tiền liệt.

2.3. Tình trạng không có triệu chứng và tầm quan trọng của việc xét nghiệm
Một trong những đặc điểm thách thức nhất của Trichomonas là tỷ lệ cao các trường hợp không có triệu chứng. Khoảng 70% người nhiễm không có bất kỳ dấu hiệu hoặc triệu chứng rõ ràng nào. Điều này có nghĩa là nhiều người không biết mình bị nhiễm bệnh và vô tình lây truyền ký sinh trùng cho người khác.
Vì triệu chứng thường mơ hồ hoặc không xuất hiện, không thể chẩn đoán bệnh Trichomonas chỉ dựa vào các dấu hiệu lâm sàng. Sự thiếu vắng triệu chứng cũng cho phép nhiễm trùng kéo dài hàng tháng hoặc thậm chí hàng năm nếu không được điều trị. Tỷ lệ nhiễm không có triệu chứng cao là nguyên nhân chính thúc đẩy sự lây truyền liên tục và khiến việc kiểm soát bệnh trở nên khó khăn. Điều này tạo ra một vòng luẩn quẩn nơi mọi người vô tình lây lan nhiễm trùng, cản trở việc kiểm soát sức khỏe cộng đồng hiệu quả nếu chỉ dựa vào chẩn đoán dựa trên triệu chứng. Do đó, việc chẩn đoán chính xác và kịp thời đòi hỏi phải có xét nghiệm trong phòng thí nghiệm, đặc biệt đối với các nhóm có nguy cơ cao, ngay cả khi không có triệu chứng. Vì vậy chiến lược sàng lọc chủ động và điều trị bạn tình toàn diện để phá vỡ chuỗi lây truyền là vô cùng quan trọng.
3. Hậu quả và biến chứng của nhiễm Trichomonas
Nhiễm Trichomonas, nếu không được điều trị, có thể dẫn đến nhiều hậu quả và biến chứng nghiêm trọng, ảnh hưởng đến sức khỏe sinh sản, thai kỳ và làm tăng nguy cơ mắc các bệnh lây truyền qua đường tình dục khác.
3.1. Ảnh hưởng đến sức khỏe sinh sản: Viêm âm đạo, viêm cổ tử cung, bệnh viêm vùng chậu (PID) và vô sinh
Ở phụ nữ, T. vaginalis là một nguyên nhân phổ biến gây ra dịch tiết âm đạo và có liên quan đến việc tăng nguy cơ mắc bệnh viêm vùng chậu (PID). PID là một tình trạng viêm nhiễm nghiêm trọng ảnh hưởng đến tử cung, ống dẫn trứng và buồng trứng, có thể dẫn đến vô sinh, tăng nguy cơ mang thai ngoài tử cung và đau vùng chậu mãn tính. Nhiễm Trichomonas cũng có thể gây viêm âm đạo, viêm cổ tử cung và viêm niệu đạo ở phụ nữ. Viêm âm đạo là biểu hiện lâm sàng phổ biến nhất ở phụ nữ có triệu chứng.
Ngoài ra, nhiễm T. vaginalis còn có mối liên hệ với vô sinh ở phụ nữ. Các cơ chế được đề xuất bao gồm việc kích hoạt hệ thống miễn dịch của vật chủ, dẫn đến tổn thương và viêm các tế bào biểu mô tử cung và ống dẫn trứng, cũng như tổn thương trực tiếp đến noãn và cản trở quá trình rụng trứng. Ở nam giới, nhiễm T. vaginalis cũng có liên quan đến vô sinh, có thể do làm suy giảm khả năng di chuyển của tinh trùng thông qua việc bám vào glycoprotein của tinh trùng, gây thực bào và/hoặc cản trở chuyển động ngang của tinh trùng, cũng như tổn thương và phá hủy trực tiếp các tế bào tinh trùng.
3.2. Ảnh hưởng đến thai kỳ và trẻ sơ sinh
Nhiễm Trichomonas trong thai kỳ là một mối lo ngại nghiêm trọng vì nó có liên quan đến các kết cục thai kỳ bất lợi. Phụ nữ mang thai bị Trichomonas có nhiều khả năng sinh non (sinh con quá sớm) và sinh con nhẹ cân (dưới 2,5 kg). Nó cũng có liên quan đến vỡ ối non. Mặc dù hiếm gặp, nhiễm trùng có thể lây sang em bé khi đi qua đường sinh dục, dẫn đến nhiễm trùng âm đạo và hô hấp ở trẻ sơ sinh.
Mối liên hệ giữa Trichomonas và các kết cục thai kỳ bất lợi như sinh non và nhẹ cân nhấn mạnh sự cần thiết của việc sàng lọc và điều trị ở phụ nữ mang thai. Chẩn đoán và điều trị kịp thời là rất cần thiết trong thai kỳ. Metronidazole, loại thuốc điều trị chính, được coi là an toàn cho phụ nữ mang thai. Tuy nhiên, một điểm đáng chú ý là các hướng dẫn hiện tại không khuyến nghị sàng lọc thường quy cho phụ nữ mang thai không có triệu chứng. Điều này cho thấy một khoảng trống tiềm năng trong chính sách y tế công cộng hoặc thực hành lâm sàng, nơi các rủi ro đã biết của nhiễm trùng trong thai kỳ có thể chưa được giải quyết đầy đủ bằng sàng lọc phổ quát. Một số chuyên gia đã đề xuất rằng Trichomonas nên được báo cáo để sàng lọc phụ nữ mang thai do những kết cục thai kỳ bất lợi này. Các nhà cung cấp dịch vụ chăm sóc sức khỏe nên xem xét các yếu tố nguy cơ cá nhân cho bệnh nhân mang thai để đảm bảo chẩn đoán và điều trị kịp thời.
3.3. Mối liên hệ với HIV và các bệnh lây truyền qua đường tình dục khác
Nhiễm Trichomonas có thể làm tăng đáng kể nguy cơ mắc hoặc lây truyền các bệnh lây truyền qua đường tình dục khác. Ký sinh trùng này gây viêm nhiễm bộ phận sinh dục, tạo ra một môi trường thuận lợi hơn cho việc nhiễm HIV hoặc truyền virus HIV sang bạn tình. Bằng chứng ngày càng tăng cho thấy nhiễm Trichomonas làm tăng cường lây truyền HIV. Ngược lại, những người nhiễm HIV cũng có thể có nguy cơ nhiễm T. vaginalis cao hơn.
Sự viêm nhiễm do T. vaginalis gây ra hoạt động như một yếu tố đồng tác động sinh học, làm tăng đáng kể nguy cơ lây nhiễm và lây truyền HIV. Điều này có nghĩa là nhiễm trùng không chỉ là một sự phiền toái mà còn tạo ra một môi trường sinh học thuận lợi cho sự lây lan của một STI nghiêm trọng hơn nhiều như HIV. Do đó, điều trị và phòng ngừa bệnh Trichomonas có thể là một chiến lược quan trọng trong cuộc chiến rộng lớn hơn chống lại HIV/AIDS, đặc biệt ở các khu vực có tỷ lệ mắc bệnh cao hoặc trong các nhóm dân số chủ chốt. Ngoài ra, Trichomonas có mối liên hệ chặt chẽ với sự hiện diện của các STI khác, bao gồm Chlamydia trachomatis, Neisseria gonorrhoeae, Treponella pallidum (giang mai), virus papilloma ở người (HPV) và virus herpes simplex (HSV) loại 1 và 2.
3.4. Mối liên hệ tiềm ẩn với ung thư (cổ tử cung và tuyến tiền liệt)
Các nghiên cứu đã chỉ ra mối liên hệ tiềm ẩn giữa nhiễm T. vaginalis và nguy cơ mắc một số loại ung thư. Nhiễm T. vaginalis có liên quan đến nguy cơ cao hơn mắc ung thư tuyến tiền liệt hoặc cổ tử cung.
Đối với ung thư cổ tử cung, các cá nhân nhiễm T. vaginalis có nguy cơ cao hơn, đặc biệt khi đồng nhiễm với virus papilloma ở người (HPV). Mối liên hệ này được hỗ trợ bởi các phân tích tổng hợp. Các lý do được đề xuất bao gồm tỷ lệ đồng nhiễm cao hơn với các loại HPV nguy cơ cao. Điều này cho thấy có thể có một hiệu ứng hiệp đồng trong đó T. vaginalis tạo ra một môi trường thuận lợi cho nhiễm HPV hoặc sự tiến triển của các tổn thương tiền ung thư thành ung thư. Phát hiện này củng cố tầm quan trọng của việc sàng lọc và quản lý STI toàn diện, bao gồm tiêm vắc-xin HPV và sàng lọc ung thư cổ tử cung, như một phần của cách tiếp cận toàn diện về sức khỏe tình dục.
Đối với nam giới, nhiễm T. vaginalis cũng có liên quan đến ung thư tuyến tiền liệt, mặc dù các nghiên cứu chưa kết luận và vẫn còn gây tranh cãi. Một số nghiên cứu cho rằng ký sinh trùng này có thể gây tăng sinh tế bào biểu mô tuyến tiền liệt và viêm mãn tính. Mối liên hệ với ung thư cổ tử cung và tuyến tiền liệt, đặc biệt là hiệu ứng hiệp đồng với HPV đối với ung thư cổ tử cung, cho thấy một tác động lâu dài phức tạp và nghiêm trọng hơn so với hiểu biết trước đây về Trichomonas.
4. Chẩn đoán Trichomonas
4.1. Khi nào cần xét nghiệm Trichomonas?
Việc chẩn đoán bệnh Trichomonas không thể chỉ dựa vào các triệu chứng lâm sàng, do đó, xét nghiệm trong phòng thí nghiệm là rất cần thiết để xác nhận nhiễm trùng. Xét nghiệm được sử dụng để chẩn đoán nhiễm trùng ở những người có triệu chứng.
Ngay cả khi không có triệu chứng rõ ràng, xét nghiệm vẫn có thể được khuyến nghị cho phụ nữ có nguy cơ cao, chẳng hạn như những người quan hệ tình dục không dùng bao cao su, có nhiều bạn tình, hoặc có tiền sử mắc các STI khác. Việc tái xét nghiệm cũng được khuyến nghị sau khi hoàn thành điều trị để đảm bảo nhiễm trùng đã được loại bỏ hoàn toàn và không có tái nhiễm. Khi bệnh nhân đến khám, nhà cung cấp dịch vụ chăm sóc sức khỏe sẽ thảo luận về tiền sử bệnh và tiền sử tình dục, đồng thời tiến hành khám bộ phận sinh dục để tìm kiếm các dấu hiệu gợi ý. Tuy nhiên, cần lưu ý rằng khám phụ khoa hoặc tiết niệu thường quy thường không bao gồm việc xác định Trichomonas.
4.2. Các phương pháp xét nghiệm hiện đại và độ chính xác
Có nhiều phương pháp xét nghiệm khác nhau để chẩn đoán Trichomonas vaginalis, mỗi phương pháp có ưu và nhược điểm riêng về độ nhạy, độ đặc hiệu, thời gian cho kết quả và chi phí.
- Soi tươi dịch tiết (Wet mount microscopy): Phương pháp này theo truyền thống được ưu tiên cho phụ nữ vì không tốn kém và có thể thực hiện tại chỗ trong phòng khám. Tuy nhiên, nó có độ nhạy thấp (44%–68%) so với nuôi cấy. Độ nhạy của xét nghiệm soi tươi giảm nhanh chóng, chỉ còn khoảng 20% trong vòng 1 giờ sau khi lấy mẫu. Phương pháp này không phù hợp cho nam giới do độ nhạy rất thấp.
- Xét nghiệm khuếch đại axit nucleic (NAATs – Nucleic Acid Amplification Tests): Các xét nghiệm NAAT có độ nhạy rất cao (95–100%) và độ đặc hiệu cao (95–100%). Chúng được coi là tiêu chuẩn vàng ở một số nơi để chẩn đoán T. vaginalis. NAATs được Cục Quản lý Thực phẩm và Dược phẩm Hoa Kỳ (FDA) chấp thuận cho phụ nữ có triệu chứng hoặc không có triệu chứng sử dụng mẫu dịch âm đạo (do nhân viên y tế hoặc tự lấy), dịch cổ tử cung, mẫu nước tiểu và mẫu phết tế bào cổ tử cung dạng lỏng (liquid Pap smear). Một số xét nghiệm NAAT cũng được FDA chấp thuận cho mẫu nước tiểu nam. Sự chuyển dịch từ soi tươi sang NAATs như “tiêu chuẩn vàng” cho thấy một cải tiến lớn về độ chính xác chẩn đoán, đóng vai trò quan trọng trong việc xác định các trường hợp không triệu chứng và cải thiện kiểm soát sức khỏe cộng đồng.
- Các xét nghiệm nhanh (Rapid antigen tests): Ví dụ như OSOM Trichomonas Rapid Test, có thể thực hiện tại chỗ và cho kết quả trong 10-15 phút. Các xét nghiệm này có độ nhạy 82%–95% và độ đặc hiệu 97%–100%. Tuy nhiên, chúng chủ yếu dành cho nữ giới, và xét nghiệm OSOM không được khuyến nghị cho nam giới do độ nhạy thấp (38%).
- Nuôi cấy (Culture): Trước đây, nuôi cấy được coi là tiêu chuẩn vàng để chẩn đoán T. vaginalis. Phương pháp này có độ nhạy 75%–96% nhưng kết quả thường mất 3-7 ngày. Đối với phụ nữ, mẫu dịch tiết âm đạo được ưu tiên hơn vì nuôi cấy nước tiểu ít nhạy hơn. Đối với nam giới, cần mẫu phết niệu đạo, cặn nước tiểu hoặc tinh dịch.
- Phết tế bào cổ tử cung (Pap smears): Phết tế bào cổ tử cung không phù hợp để sàng lọc hoặc chẩn đoán thường quy Trichomonas do độ nhạy kém. Tuy nhiên, nếu kết quả phết tế bào cổ tử cung cho thấy khả năng nhiễm trùng không triệu chứng, cần thực hiện các xét nghiệm bổ sung (soi tươi, NAAT, nuôi cấy hoặc xét nghiệm nhanh) để xác nhận chẩn đoán.
4.3. Quy trình lấy mẫu xét nghiệm cho nam và nữ
Quy trình lấy mẫu xét nghiệm Trichomonas vaginalis khác nhau tùy thuộc vào giới tính và loại xét nghiệm được sử dụng:
- Đối với nữ giới: Mẫu có thể được lấy từ dịch âm đạo (do nhân viên y tế hoặc tự lấy bằng que gòn), dịch cổ tử cung, hoặc mẫu nước tiểu.
- Đối với nam giới: Mẫu có thể được lấy từ niệu đạo (bằng que gòn), nước tiểu (lấy mẫu đầu dòng), hoặc tinh dịch.
- Lưu ý khi lấy mẫu nước tiểu: Để đảm bảo độ chính xác, bệnh nhân không nên đi tiểu ít nhất một giờ trước khi lấy mẫu. Cần cung cấp khoảng 20-30 mL nước tiểu đầu dòng (phần nước tiểu đầu tiên khi bắt đầu đi tiểu) vào dụng cụ chứa mẫu sạch.
Bảng 1: So sánh các phương pháp chẩn đoán Trichomonas vaginalis
|
Phương pháp chẩn đoán |
Loại mẫu |
Độ nhạy |
Độ đặc hiệu |
Thời gian có kết quả |
Ưu điểm chính |
Nhược điểm chính |
|---|---|---|---|---|---|---|
|
Soi tươi dịch tiết (Wet mount) |
Dịch âm đạo/niệu đạo |
44%–68% |
Cao |
Vài phút |
Nhanh, rẻ, tại chỗ |
Độ nhạy thấp, giảm nhanh theo thời gian, không dùng cho nam giới |
|
NAATs (Khuếch đại axit nucleic) |
Dịch âm đạo, cổ tử cung, nước tiểu (nam/nữ) |
95%–100% |
95%–100% |
Vài giờ đến 1 ngày |
Độ nhạy và độ đặc hiệu cao nhất, phát hiện cả trường hợp không triệu chứng |
Chi phí cao hơn, cần phòng thí nghiệm chuyên biệt |
|
Xét nghiệm nhanh (Rapid antigen tests) |
Dịch âm đạo (nữ) |
82%–95% |
97%–100% |
10–15 phút |
Nhanh, tại chỗ |
Độ nhạy thấp hơn NAATs, không dùng cho nam giới |
|
Nuôi cấy (Culture) |
Dịch âm đạo, niệu đạo, cặn nước tiểu, tinh dịch |
75%–96% |
Gần 100% |
3–7 ngày |
Độ đặc hiệu cao, từng là tiêu chuẩn vàng |
Mất nhiều thời gian, độ nhạy thấp hơn NAATs, yêu cầu vận chuyển mẫu đặc biệt |
5. Điều trị Trichomonas
5.1. Các loại thuốc điều trị chính và cơ chế hoạt động
Trichomonas là một bệnh có thể điều trị và chữa khỏi hiệu quả bằng thuốc. Nhóm kháng sinh chính được biết đến là hiệu quả chống lại T. vaginalis là nitroimidazole. Các loại thuốc phổ biến nhất trong nhóm này là metronidazole và tinidazole. Secnidazole cũng là một lựa chọn điều trị khác. Các loại thuốc này hoạt động bằng cách can thiệp vào quá trình tổng hợp DNA của ký sinh trùng, dẫn đến tiêu diệt chúng.
5.2. Phác đồ điều trị khuyến nghị theo hướng dẫn của CDC và WHO
Các hướng dẫn điều trị từ Trung tâm Kiểm soát và Phòng ngừa Dịch bệnh (CDC) và Tổ chức Y tế Thế giới (WHO) khuyến nghị các phác đồ cụ thể cho nam và nữ:
- Đối với nữ giới: Phác đồ khuyến nghị là Metronidazole 500 mg uống hai lần mỗi ngày trong 7 ngày.
- Đối với nam giới: Phác đồ khuyến nghị là Metronidazole 2 g uống liều duy nhất.
- Phác đồ thay thế (cho cả nam và nữ): Tinidazole 2 g uống liều duy nhất. Tinidazole thường đắt hơn nhưng có thể đạt nồng độ cao hơn trong huyết thanh và đường tiết niệu sinh dục, có thời gian bán hủy dài hơn metronidazole và ít tác dụng phụ trên đường tiêu hóa hơn.
Một lưu ý quan trọng là việc kiêng rượu trong quá trình điều trị bằng nitroimidazole. Theo truyền thống, việc kiêng rượu được khuyến cáo trong 24 giờ sau khi dùng metronidazole và 72 giờ sau khi dùng tinidazole để tránh phản ứng giống disulfiram. Tuy nhiên, các hướng dẫn gần đây của CDC cho thấy có thể hạn chế uống rượu không quá một ly mỗi ngày khi dùng metronidazole, vì không thấy ức chế trực tiếp acetaldehyde dehydrogenase.
5.3. Điều trị cho phụ nữ mang thai và cho con bú
Việc điều trị Trichomonas trong thai kỳ là rất quan trọng do những rủi ro tiềm ẩn đối với thai nhi. Metronidazole được coi là an toàn cho phụ nữ mang thai. Bệnh nhân mang thai có thể nhận phác đồ metronidazole tương tự như bệnh nhân không mang thai (Metronidazole 500 mg hai lần mỗi ngày trong 7 ngày). Mặc dù một số bác sĩ lâm sàng có thể thích trì hoãn điều trị cho đến tam cá nguyệt thứ hai, nhưng việc điều trị kịp thời là cần thiết khi chẩn đoán được xác nhận.
Đối với phụ nữ đang cho con bú, metronidazole đi vào sữa mẹ và có thể ảnh hưởng đến vị sữa. Các nhà sản xuất khuyến nghị tránh dùng liều cao hoặc ngừng cho con bú trong 12-24 giờ sau một liều duy nhất để giảm phơi nhiễm cho trẻ sơ sinh. Tinidazole và Secnidazole thường không được khuyến nghị cho phụ nữ mang thai do thiếu nghiên cứu về độ an toàn đầy đủ. Tinidazole được phân loại là thuốc nhóm C trong thai kỳ và nhà sản xuất chống chỉ định sử dụng trong tam cá nguyệt thứ nhất.
5.4. Quản lý bạn tình để ngăn ngừa tái nhiễm
Để đạt được hiệu quả điều trị lâu dài và ngăn ngừa tái nhiễm, việc quản lý bạn tình là một yếu tố cực kỳ quan trọng. Khoảng 1 trong 5 người tái nhiễm trong vòng 3 tháng sau khi điều trị. Điều này thường xảy ra nếu quan hệ tình dục mà không dùng bao cao su với bạn tình chưa được điều trị.
Do đó, để tránh tái nhiễm, tất cả bạn tình phải được điều trị cùng lúc với người bệnh. Bệnh nhân nên kiêng hoạt động tình dục cho đến khi cả bệnh nhân và bạn tình đã hoàn thành điều trị và tất cả các triệu chứng đã biến mất, thường là khoảng 7-10 ngày sau khi hoàn thành liệu trình thuốc. Tỷ lệ tái nhiễm cao bất chấp khả năng chữa khỏi cho thấy những thách thức trong việc thông báo bạn tình và tuân thủ các hướng dẫn điều trị và kiêng cữ. Điều này nhấn mạnh rằng các nỗ lực y tế công cộng cần cải thiện các chiến lược cho dịch vụ bạn tình (thông báo, xét nghiệm, điều trị), và tư vấn bệnh nhân phải nhấn mạnh mạnh mẽ tầm quan trọng của việc điều trị bạn tình và kiêng cữ tạm thời để đạt được sự chữa khỏi lâu dài và ngăn chặn sự lây lan trong cộng đồng.
5.5. Xử lý các trường hợp tái nhiễm hoặc kháng thuốc
Trong một số trường hợp, Trichomonas có thể tái phát hoặc trở nên kháng thuốc, gây khó khăn trong điều trị. Các trường hợp tái phát có thể xảy ra do không tuân thủ điều trị (uống thuốc không đủ liều hoặc không đủ thời gian), tái nhiễm từ bạn tình chưa được điều trị, hoặc do ký sinh trùng đã phát triển kháng metronidazole. Kháng metronidazole xảy ra ở 4-10% các trường hợp Trichomonas âm đạo.
Nếu các triệu chứng vẫn tồn tại sau liệu pháp ban đầu, cần xem xét các khả năng này. Đối với lần thất bại điều trị đầu tiên, khuyến nghị điều trị lại bằng metronidazole 500mg uống hai lần mỗi ngày trong 7 ngày. Nếu vẫn thất bại sau lần điều trị thứ hai, có thể dùng metronidazole 2g uống mỗi ngày một lần trong 3-5 ngày. Đối với trường hợp thất bại điều trị dai dẳng, cần tham khảo ý kiến chuyên gia và xem xét xét nghiệm độ nhạy cảm của T. vaginalis với metronidazole. CDC cung cấp các khuyến nghị để quản lý Trichomonas tái phát/dai dẳng và thực hiện xét nghiệm độ nhạy cảm cho các trường hợp khó chữa. Tinidazole có thể hiệu quả chống lại một số chủng kháng metronidazole. Các phác đồ thay thế khác đã được thử nghiệm cho các trường hợp kháng thuốc bao gồm metronidazole liều cao (2g mỗi ngày trong 7 ngày) hoặc tinidazole (2g mỗi ngày trong 14 ngày kèm theo tinidazole đặt âm đạo 500mg hai lần mỗi ngày).
6. Phòng ngừa nhiễm Trichomonas
6.1. Các biện pháp phòng ngừa hiệu quả cho cả nam và nữ
Cách duy nhất để tránh hoàn toàn các STI, bao gồm Trichomonas, là không quan hệ tình dục qua âm đạo, hậu môn hoặc miệng. Tuy nhiên, nếu có hoạt động tình dục, có thể giảm đáng kể nguy cơ mắc bệnh bằng cách thực hiện các biện pháp sau:
- Quan hệ một vợ một chồng: Duy trì mối quan hệ lâu dài, một vợ một chồng với bạn tình đã được xét nghiệm và có kết quả âm tính với STI, và chỉ quan hệ tình dục với bạn duy nhất đó.
- Sử dụng bao cao su đúng cách: Sử dụng bao cao su latex đúng cách mỗi khi quan hệ tình dục. Điều quan trọng là phải đeo bao cao su trước khi dương vật chạm vào âm đạo, miệng hoặc hậu môn. Tuy nhiên, cần lưu ý rằng ký sinh trùng T. vaginalis có thể lây nhiễm các vùng da không được bao cao su che phủ, nên bao cao su có thể không bảo vệ hoàn toàn trong mọi trường hợp. Việc thừa nhận sự bảo vệ không hoàn toàn của bao cao su đối với Trichomonas do tiếp xúc da kề da ngoài các khu vực được che phủ là một sắc thái quan trọng để phòng ngừa có hiểu biết. Điều này gợi ý rằng các chiến lược phòng ngừa Trichomonas nên nhấn mạnh một cách tiếp cận đa diện, bao gồm quan hệ một vợ một chồng, xét nghiệm bạn tình và giao tiếp cởi mở, ngoài việc sử dụng bao cao su.
- Giao tiếp cởi mở: Trao đổi về nguy cơ STI tiềm ẩn với bạn tình mới trước khi quan hệ tình dục.
- Hạn chế số lượng bạn tình: Giảm số lượng bạn tình cũng giúp giảm nguy cơ phơi nhiễm.
- Tránh thụt rửa âm đạo: Không thụt rửa âm đạo, vì việc này có thể loại bỏ các vi khuẩn có lợi tự nhiên trong âm đạo, làm tăng nguy cơ nhiễm trùng.
- Tránh lạm dụng chất kích thích: Tránh lạm dụng rượu hoặc ma túy bất hợp pháp, vì chúng có thể làm suy giảm khả năng phán đoán và dẫn đến hành vi tình dục nguy hiểm.
- Hiểu rõ các biện pháp không hiệu quả: Rửa bộ phận sinh dục, đi tiểu hoặc thụt rửa sau khi quan hệ tình dục sẽ không ngăn ngừa bất kỳ STI nào.
6.2. Tầm soát định kỳ và tư vấn sức khỏe tình dục cho nhóm nguy cơ cao
Tầm soát định kỳ và tư vấn sức khỏe tình dục đóng vai trò quan trọng trong việc phòng ngừa và kiểm soát Trichomonas, đặc biệt đối với các nhóm có nguy cơ cao. Việc thường xuyên xét nghiệm Trichomonas và các STI khác được khuyến nghị.
Trao đổi cởi mở và trung thực với bạn tình về tiền sử tình dục và nguy cơ tiềm ẩn là một phần thiết yếu của phòng ngừa hiệu quả. Tư vấn phòng ngừa nên được cung cấp cho tất cả thanh thiếu niên hoạt động tình dục và người lớn có nguy cơ cao. Mặc dù sàng lọc không được khuyến nghị cho phụ nữ không có triệu chứng nói chung, nhưng nó có thể được xem xét ở những nơi có tỷ lệ mắc bệnh cao hoặc phụ nữ có nguy cơ cao, chẳng hạn như những người có nhiều bạn tình, quan hệ tình dục đổi lấy tiền, sử dụng ma túy bất hợp pháp, hoặc có tiền sử mắc STI. CDC đặc biệt khuyến nghị sàng lọc định kỳ T. vaginalis cho những người không có triệu chứng nhiễm HIV.
7. Theo dõi sau điều trị và nguy cơ tái nhiễm
7.1. Lịch trình tái khám và xét nghiệm lại
Sau khi hoàn thành điều trị Trichomonas, việc theo dõi là cần thiết để đảm bảo nhiễm trùng đã được loại bỏ hoàn toàn và ngăn ngừa tái nhiễm. Đối với phụ nữ có kết quả xét nghiệm dương tính với Trichomonas, tái xét nghiệm được khuyến nghị 3 tháng sau khi điều trị. Mục đích chính của việc tái xét nghiệm này là để phát hiện bất kỳ trường hợp tái nhiễm nào.
Đối với nam giới, việc tái xét nghiệm thường không cần thiết trừ khi các triệu chứng quay trở lại. Nếu bất kỳ triệu chứng nào của Trichomonas xuất hiện trở lại sau khi điều trị, cả nam và nữ đều nên đi khám lại ngay lập tức để được đánh giá và điều trị kịp thời.
7.2. Các yếu tố làm tăng nguy cơ tái nhiễm
Tái nhiễm Trichomonas là một vấn đề phổ biến, với khoảng 1 trong 5 người tái nhiễm trong vòng 3 tháng sau khi điều trị ban đầu. Điều này có thể xảy ra nếu quan hệ tình dục không dùng bao cao su với bạn tình vẫn còn nhiễm Trichomonas. Tái nhiễm đặc biệt phổ biến ở những người hoạt động tình dục.
Các yếu tố chính làm tăng nguy cơ tái nhiễm bao gồm: điều trị không đầy đủ (không uống hết thuốc hoặc không đúng liều), tái nhiễm từ bạn tình chưa được điều trị, hoặc trong một số ít trường hợp, do ký sinh trùng đã phát triển kháng metronidazole. Tỷ lệ tái nhiễm cao bất chấp khả năng chữa khỏi cho thấy những thách thức trong việc thông báo bạn tình và tuân thủ các hướng dẫn điều trị và kiêng cữ. Việc quản lý bạn tình đồng thời và kiêng quan hệ tình dục cho đến khi cả hai bên đều đã hoàn thành điều trị và không còn triệu chứng là rất quan trọng để phá vỡ chuỗi lây truyền và đạt được hiệu quả điều trị lâu dài.
8. Đồng nhiễm và chẩn đoán phân biệt
8.1. Tình trạng đồng nhiễm với các tác nhân STI khác
Tình trạng đồng nhiễm với các tác nhân gây bệnh đường tiết niệu sinh dục khác là rất phổ biến ở những người bị Trichomonas. Việc chẩn đoán Trichomonas nên được làm một sàng lọc STI rộng hơn, vì sự hiện diện của một STI là một dấu hiệu cho thấy nguy cơ mắc các bệnh khác tăng lên.
Các tác nhân gây bệnh thường được đồng nhiễm bao gồm Chlamydia trachomatis, Neisseria gonorrhoeae, Treponema pallidum (gây bệnh giang mai), virus papilloma ở người (HPV), và virus herpes simplex (HSV) loại 1 và 2. Đặc biệt, phụ nữ bị viêm âm đạo do vi khuẩn (BV) có khả năng đồng nhiễm cao với T. vaginalis (tỷ lệ đồng nhiễm 60-80%) và nấm Candida spp. (20-30%).
Do tỷ lệ đồng nhiễm cao, nếu có T. vaginalis hoặc dịch tiết âm đạo bất thường, khuyến nghị xét nghiệm các STI khác như HIV và giang mai. Tất cả phụ nữ bị BV cũng nên được xét nghiệm HIV và các STI khác. Tỷ lệ đồng nhiễm cao đòi hỏi một “cách tiếp cận theo hội chứng” hoặc xét nghiệm bảng STI toàn diện khi nghi ngờ hoặc chẩn đoán Trichomonas. Các nhà cung cấp dịch vụ chăm sóc sức khỏe nên áp dụng một cách tiếp cận sàng lọc toàn diện, đặc biệt ở các quần thể có nguy cơ cao, để quản lý STI hiệu quả và ngăn chặn sự lây truyền và các biến chứng tiếp theo.
8.2. Triệu chứng của Trichomonas dễ nhầm lẫn với những tác nhân nào?
Các bệnh lây truyền qua đường tình dục (STI) như Chlamydia, Lậu và Trichomonas thường có các triệu chứng tương tự như dịch tiết bất thường, tiểu buốt hoặc ngứa, khiến việc chẩn đoán phân biệt trở nên khó khăn nếu chỉ dựa vào triệu chứng. Điều này nhấn mạnh sự cần thiết của chẩn đoán y tế chuyên nghiệp thông qua xét nghiệm.
Dưới đây là so sánh các triệu chứng của Trichomonas với một số bệnh lý vùng kín thường gặp khác:
Bảng 2: Phân biệt triệu chứng giữa Trichomonas và các bệnh lý vùng kín thường gặp
|
Bệnh lý |
Triệu chứng phổ biến (Dịch tiết, Mùi, Ngứa/Đau) |
Đặc điểm phân biệt |
|---|---|---|
|
Trichomonas |
Dịch tiết màu xanh hoặc vàng, sủi bọt; mùi tanh khó chịu; đau hoặc rát âm đạo; viêm nhiễm; ngứa/kích ứng bên trong dương vật; rát sau khi tiểu tiện/xuất tinh; dịch tiết từ dương vật |
Cổ tử cung “dâu tây” (hiếm gặp) |
|
Viêm âm đạo do vi khuẩn (BV) |
Dịch tiết mỏng, đồng nhất; mùi tanh cá có thể nặng hơn sau quan hệ; có thể có khó chịu vùng chậu |
Thường không có viêm rõ rệt; xét nghiệm Whiff test (mùi tanh cá khi thêm KOH) dương tính |
|
Nấm âm đạo (Vulvovaginal Candidiasis) |
Dịch tiết màu trắng, đặc, giống phô mai; ngứa hoặc rát âm hộ |
Thường không có mùi khó chịu |
|
Chlamydia |
Thường ít hoặc không có triệu chứng. Nếu có: tiểu buốt, đau bụng dưới, đau lưng dưới, sốt, dịch tiết âm đạo/dương vật, đau âm đạo khi quan hệ, chảy máu giữa kỳ kinh, đau/sưng tinh hoàn, đau/chảy máu/tiết dịch trực tràng |
Có nhiều khả năng gây đau tinh hoàn ở nam giới và chảy máu giữa kỳ kinh ở nữ giới hơn Trichomonas |
|
Lậu (Gonorrhea) |
Thường ít hoặc không có triệu chứng. Nếu có: dịch tiết đặc, đục hoặc có máu từ dương vật/âm đạo; tiểu buốt; chảy máu kinh nguyệt nhiều hoặc chảy máu giữa kỳ kinh; đau, sưng tinh hoàn; đi ngoài đau; ngứa hậu môn; tiết dịch/đau/chảy máu trực tràng |
Có nhiều khả năng gây đau tinh hoàn ở nam giới và chảy máu giữa kỳ kinh ở nữ giới hơn Trichomonas |
9. Kết luận
Trichomonas, gây ra bởi ký sinh trùng Trichomonas vaginalis, là bệnh lây truyền qua đường tình dục không do virus phổ biến nhất trên toàn cầu. Mặc dù có thể chữa khỏi, nhưng tỷ lệ mắc bệnh cao và số lượng lớn các trường hợp không có triệu chứng đã tạo ra những thách thức đáng kể trong việc kiểm soát dịch bệnh. Tỷ lệ không có triệu chứng cao (khoảng 70%) khiến nhiều người không biết mình bị nhiễm bệnh và vô tình lây truyền, làm cho việc chẩn đoán dựa trên triệu chứng trở nên không đáng tin cậy và cản trở các nỗ lực phòng ngừa.
Bệnh có thể gây ra nhiều hậu quả nghiêm trọng đối với sức khỏe sinh sản ở cả nam và nữ, bao gồm viêm âm đạo, viêm cổ tử cung, bệnh viêm vùng chậu và vô sinh. Đặc biệt, đối với phụ nữ mang thai, Trichomonas có liên quan đến các kết cục thai kỳ bất lợi như sinh non, nhẹ cân và vỡ ối non. Hơn nữa, nhiễm Trichomonas làm tăng đáng kể nguy cơ mắc và lây truyền HIV do gây viêm nhiễm bộ phận sinh dục, tạo điều kiện thuận lợi cho virus HIV xâm nhập. Mối liên hệ tiềm ẩn với ung thư cổ tử cung (đặc biệt khi đồng nhiễm HPV) và ung thư tuyến tiền liệt cũng là một khía cạnh quan trọng của bệnh lý này.
Chẩn đoán chính xác Trichomonas đòi hỏi các xét nghiệm trong phòng thí nghiệm, với xét nghiệm khuếch đại axit nucleic (NAATs) hiện được coi là tiêu chuẩn vàng do độ nhạy và độ đặc hiệu cao. Việc điều trị bằng metronidazole hoặc tinidazole là hiệu quả, nhưng cần đảm bảo tuân thủ phác đồ điều trị và điều trị đồng thời cho tất cả bạn tình để ngăn ngừa tái nhiễm, một vấn đề phổ biến do các bạn tình không được điều trị.
Để phòng ngừa, các biện pháp an toàn tình dục như duy trì mối quan hệ một vợ một chồng, sử dụng bao cao su đúng cách và hạn chế số lượng bạn tình là rất quan trọng. Tuy nhiên, cần lưu ý rằng bao cao su có thể không bảo vệ hoàn toàn do khả năng lây truyền qua tiếp xúc da kề da ở các vùng không được che phủ. Việc sàng lọc định kỳ, đặc biệt ở các nhóm nguy cơ cao như phụ nữ nhiễm HIV hoặc những người có nhiều bạn tình, cùng với tư vấn sức khỏe tình dục cởi mở, là những chiến lược thiết yếu để kiểm soát sự lây lan của bệnh. Tỷ lệ đồng nhiễm cao với các STI khác cũng nhấn mạnh sự cần thiết của việc sàng lọc toàn diện khi chẩn đoán Trichomonas.
Nhìn chung, việc nâng cao nhận thức cộng đồng về Trichomonas, cải thiện khả năng tiếp cận các phương pháp chẩn đoán và điều trị tiên tiến, cùng với việc thực hiện các chiến lược phòng ngừa toàn diện và quản lý bạn tình hiệu quả, là những bước quan trọng để giảm gánh nặng của bệnh lý phổ biến nhưng thường bị bỏ quên này.
Bài viết này được thực hiện bởi Bác sĩ Đỗ Hữu Đạt. Bác sĩ có nhiều năm kinh nghiệm chuyên sâu trong lĩnh vực chăm sóc sức khỏe sinh sản và tình dục.
Tài liệu tham khảo:
[1]. Trichomoniasis – CDC Fact Sheet. – DPBH, https://dpbh.nv.gov/uploadedFiles/dpbh.nv.gov/content/Programs/STD/dta/Publications/Trichomoniasis.pdf
[2]. Trichomoniasis – Symptoms & causes – Mayo Clinic, https://www.mayoclinic.org/diseases-conditions/trichomoniasis/symptoms-causes/syc-20378609
[3]. Trichomoniasis – World Health Organization (WHO), https://www.who.int/news-room/fact-sheets/detail/trichomoniasis
[4]. Trichomoniasis: Causes, Symptoms, Testing & Treatment – Cleveland Clinic, https://my.clevelandclinic.org/health/diseases/4696-trichomoniasis
[5]. Trichomoniasis: Symptoms, Causes, and Treatment, – WebMD, https://www.webmd.com/sexual-conditions/trichomoniasis
[6]. Trichomoniasis – PMC, https://pmc.ncbi.nlm.nih.gov/articles/PMC10713349/
[7]. About Trichomoniasis – CDC, https://www.cdc.gov/trichomoniasis/about/index.html
[8]. The Past, Present, and Future in the Diagnosis of a Neglected Sexually Transmitted Infection: Trichomoniasis – MDPI, https://www.mdpi.com/2076-0817/13/2/126
[9]. Brasil – Factors associated with Trichomonas <i>vaginalis … – SciELO, https://www.scielo.br/j/bjid/a/GGk5X4PZDMCHkMtb8zS4rvy/?lang=en
[10]. Diagnosis and Management of Trichomonas vaginalis: Summary of Evidence Reviewed for the 2021 Centers for Disease Control and Prevention Sexually Transmitted Infections Treatment Guidelines – PMC – National Institutes of Health (NIH) |, https://pmc.ncbi.nlm.nih.gov/articles/PMC9006969/
[11]. 2018 European (IUSTI/WHO) International Union against sexually …, https://iusti.org/wp-content/uploads/2019/12/Vagdx2018.pdf
[12]. Trichomoniasis – StatPearls – NCBI Bookshelf, https://www.ncbi.nlm.nih.gov/books/NBK534826/
[13]. Vaginitis – Bacterial Vaginosis, Vulvovaginal Candidiasis, and Trichomoniasis | Choose the Right Test – ARUP Consult, https://arupconsult.com/content/vaginitis-bacterial-vaginosis-vulvovaginal-candidiasis-and-trichomoniasis
[14]. Trichomonas vaginalis infection-associated risk of cervical cancer: A …, https://www.researchgate.net/publication/325863559_Trichomonas_vaginalis_infection-associated_risk_of_cervical_cancer_A_meta-analysis
[15]. Trichomoniasis – STI Treatment Guidelines – CDC, https://www.cdc.gov/std/treatment-guidelines/trichomoniasis.htm
[16]. Persistent Trichomoniasis in Pregnancy: A Case Report Calling for Further Research to Alternative Antibiotic Treatment – PMC, https://pmc.ncbi.nlm.nih.gov/articles/PMC12001296/.
[17]. Vaginal Microbiota of the Sexually Transmitted Infections Caused by Chlamydia trachomatis and Trichomonas vaginalis in Women with Vaginitis in Taiwan – PMC, https://pmc.ncbi.nlm.nih.gov/articles/PMC8470505/
[18]. Trichomoniasis Test: MedlinePlus Medical Test, https://medlineplus.gov/lab-tests/trichomoniasis-test/
[19]. Advances in Laboratory Detection of Trichomonas vaginalis – APHL, https://www.aphl.org/aboutAPHL/publications/Documents/ID_2013August_Advances-in-Laboratory-Detection-of-Trichomonas-vaginalis.pdf
[20]. Update on Guidelines and Technology in the Diagnosis and Treatment of Trichomonas vaginalis, https://cdn.mdedge.com/files/s3fs-public/obg_reachmd_0416_0.pdf
[21]. Trichomoniasis Testing, https://www.testing.com/tests/trichomoniasis-testing/
[22]. Trichomonas vaginalis by NAAT – MU Health Care Laboratory Test Catalog, https://muhealth.testcatalog.org/show/Trich-by-NAAT
[23]. Bacterial Vaginosis – STI Treatment Guidelines – CDC, https://www.cdc.gov/std/treatment-guidelines/bv.htm
[24]. What is the recommended treatment for Trichomonas vaginalis? – Dr.Oracle AI, https://www.droracle.ai/articles/204000/treatment-guideline-for-trichomonas-vaginalis
[25]. Trichomoniasis – 2015 STD Treatment Guidelines, http://medbox.iiab.me/modules/en-cdc/www.cdc.gov/std/tg2015/trichomoniasis.htm
[26]. Updated CDC guidelines: Diagnosing and treating STIs – Contemporary OB/GYN, https://www.contemporaryobgyn.net/view/updated-cdc-guidelines-on-treating-sexually-transmitted-infections
[27]. Summary of CDC STI Treatment Guidelines, 2021, https://www.cdc.gov/std/treatment-guidelines/wall-chart.pdf
[28]. Trichomoniasis – Diagnosis & treatment – Mayo Clinic, https://www.mayoclinic.org/diseases-conditions/trichomoniasis/diagnosis-treatment/drc-20378613
[29]. Parasites – Trichomonas vaginalis Susceptibility Testing – CDC, https://www.cdc.gov/parasites/resources/Trichomonas_vaginalis.html
[30]. Trichomoniasis – CDC stacks, https://stacks.cdc.gov/view/cdc/165381/cdc_165381_DS1.pdf
[31]. Sexually Transmitted Diseases Treatment Guidelines, 2015 – CDC, https://www.cdc.gov/mmwr/preview/mmwrhtml/rr6403a1.htm
[32]. Retesting After Treatment to Detect Repeat Infections – CDC, https://www.cdc.gov/std/treatment-guidelines/clinical-retesting.htm
[33]. Chlamydia vs Gonorrhea vs Trichomoniasis | Call-On-Doc – CallonDoc, https://www.callondoc.com/en/blogs/chlamydia-vs-gonorrhea-vs-trichomoniasis
[34]. 188052: Trichomonas vaginalis, NAA – Labcorp, https://www.labcorp.com/tests/188052/trichomonas-vaginalis-naa
[35]. Yeast infection (vaginal) – Symptoms and causes – Mayo Clinic, https://www.mayoclinic.org/diseases-conditions/yeast-infection/symptoms-causes/syc-20378999
[36]. CDC Updates Trichomoniasis Treatment Guidelines | Clinician.com, https://www.clinician.com/articles/149429-cdc-updates-trichomoniasis-treatment-guidelines